- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2024-01-15 19:56.
- Viimati modifitseeritud 2025-11-02 20:14.
Tüükad kätel
Artikli sisu:
- Mis see on
- Käte tüükade ilmnemise põhjused
-
Sordid
- Tavaline (labane)
- Korter (noor)
- Diagnostilised meetodid
- Mida patsient peaks tegema
-
Tüükade ravimine kätes
- Krüodestruktsioon
- Elektriravi
- Laserravi
- Kantaridiin
- Bleomütsiin
- Kirurgiline eemaldamine
- Viirusevastane ravi
- Rahvapärased abinõud: aidake või mitte
- Prognoos ja tüsistused
- Video
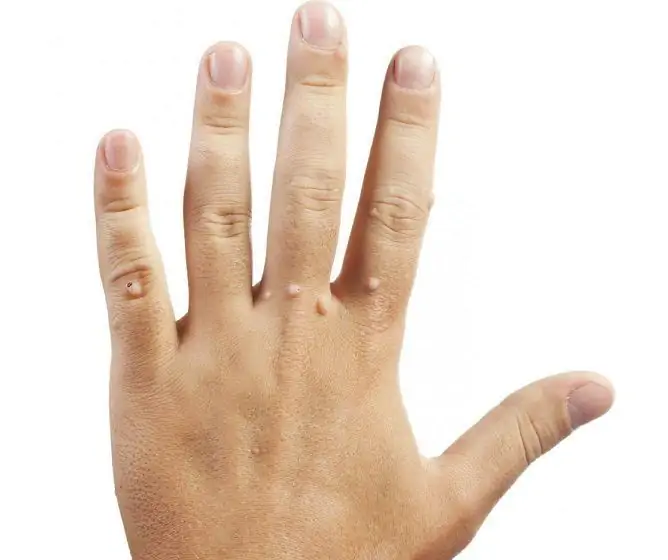
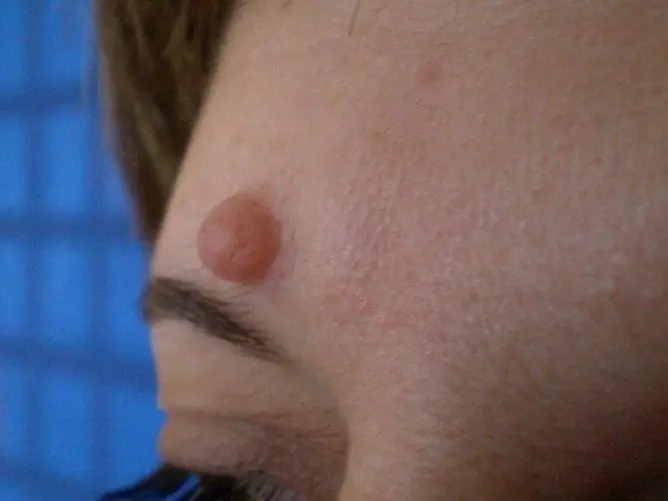
Tüükad on väikesed kasvud, mis paiknevad naha erinevates piirkondades. See on erinevate allikate andmetel laialt levinud patoloogia, umbes iga kolmas täiskasvanu ja iga teine laps on haige. Nende väljanägemise põhjus on viirusnakkus (inimese papilloomiviirus). Käte tüükad on üks levinumaid lokaliseerimise viise. Kõiki koosseise ei saa eemaldada, mõnel juhul läbivad kasvud iseenesest. Patoloogiast vabanemiseks kasutatakse minimaalselt invasiivseid ravimeetodeid.

Vulgar tüükad on naha kohal väljaulatuvad tihedad sõlmed.
Mis see on
Tüükad on healoomulised kasvajad, millel pole pahaloomulisust. Need võivad ilmneda naha mis tahes osas: näol, peopesadel, sõrmedel, talladel, suguelunditel. Kätele ilmuvad kahte tüüpi neoplasmid - tavalised ja lamedad.
Käte tüükad võivad olla ühe- või mitmekordsed. Neid iseloomustavad järgmised märgid:
- värv võib olla liha, pruun või hallikas;
- suurus varieerub 3 mm kuni 1,5 cm;
- näevad tavaliselt välja nagu väike sõlme (fotol näha).
Tavaliselt ei kaasne nende välimusega mingeid sümptomeid. Tekkimine on valutu, mõnikord võib ilmneda naha sügelus.
Käte tüükade ilmnemise põhjused
Käte patoloogia põhjus on inimese papilloomiviiruse (HPV) nakatumine. Nakkus võib levida mitmel viisil:
- otsekontakt kätt surudes, puudutades;
- kaudne nakatumine tavaliste esemete kaudu: ukselingid, käsipuud, nupud liftis;
- leibkonna saastumine, kui mitu inimest kasutab ühte rätikut või muud isikliku hügieeni eset.
Infektsioonist kuni patoloogia esimeste ilminguteni kulub tavaliselt mitu kuud, selle aja jooksul kasvab tüük 0,5-1 cm-ni.
Kõigil inimestel, kes nakkusallikaga kokku puutuvad, ei teki tüükad. Nakatumise tõenäosus sõltub paljuski immuunsuse seisundist. Soodustavate tegurite hulka kuuluvad:
- kõik somaatilised haigused, mis mõjutavad immuunsüsteemi seisundit;
- diabeet;
- dermatoloogilised haigused;
- käte väga kuiv nahk;
- peopesade suurenenud higistamine.
Patoloogia tekkimist soodustab ka käte naha sagedane trauma: harjumus küünte hammustamiseks, sõrmede hammustamiseks ja purunemiste rebimiseks. Isikliku hügieeni eeskirjade eiramine mängib olulist rolli.
Sordid
Kätele ilmub 2 tüüpi neoplasme: tavaline (labane) ja lame. Erinevused peituvad asukohas, kujus, suuruses ja raviviisis.
Tavaline (labane)
Tavalised tüükad on haiguse kõige levinum vorm. Neid leidub peamiselt täiskasvanutel, kuid ka lapsed võivad haigestuda. Lokaliseeritud sõrmedel, käe tagaküljel, interdigitaalsetes ruumides.
Kuidas nad välja näevad:
- suurus 0,5-1,5 cm;
- naha kohal tõusma;
- sagedamini vallaline;
- on ebaühtlase, kareda pinnaga.
Korter (noor)
See on suhteliselt haruldane haigusvorm, mida esineb 4-5% juhtudest. Lamedad tüükad esinevad peamiselt noorena, sellest ka nende teine nimi - nooruslik. Need on lokaliseeritud käte seljaosas. Koosseisud on tavaliselt mitu, ilmuvad rühmadena. Need on väikesed kuni 0,5 cm suurused sõlmed, mis peaaegu ei tõuse naha pinnast kõrgemale.

Lamedaid tüükaid nimetatakse ka alaealisteks
Diagnostilised meetodid
Kliinilised andmed on tavaliselt diagnoosimiseks piisavad. Arvestatakse moodustise kuju ja suurust, samuti ebameeldivate aistingute puudumist kahjustatud piirkonnas. Pahaloomuliste kasvajate ja muude dermatoloogiliste haiguste välistamiseks võib arst määrata täiendavaid uuringuid. Milliseid uuringuid saab määrata:
| Diagnostiline meetod | Näidustused uuringuks, selgitus |
| Dermatoskoopia | Võimaldab uurida naha moodustumist kümnekordse suurendusega. Dermatoskoopia abil saab hinnata neoplasmi servi, sümmeetriat või asümmeetriat, värvi, pinda ja muid parameetreid. Uuring viiakse läbi kõigi patsientide jaoks, et teha kindlaks, kas moodustumine on vajalik eemaldada või mitte. |
| Polümeraasi ahelreaktsioon (PCR) | HPV-nakkuse määramiseks. Uuringu abil saate mitte ainult nakkuse olemasolu kinnitada või ümber lükata, vaid ka määrata HPV tüübi (kantserogeenne, mittekantserogeenne). |
| Histoloogiline uuring | Peamine diagnostiline meetod. Operatsioonijärgne histoloogiline uuring võimaldab diagnoosi teha tõenäosusega 100%. |
Mida patsient peaks tegema
Kõiki tüükaid ei saa eemaldada. Lastel läbivad sellised koosseisud enamasti ise, ilma et oleks vaja ravimeid. Samuti on need täiskasvanutel harva ohtlikud.
Millistel juhtudel võib vaja minna operatsiooni:
- haridus hakkab kiiresti kasvama;
- arv kasvab;
- tekib sageli trauma;
- valulikkus;
- on pahaloomulisuse märke (asümmeetria, kiire kasv jne).
Igal juhul peaks eemaldamise otsuse tegema arst pärast patsiendi täielikku uurimist.
Tüükade ravimine kätes
Patoloogiast vabanemiseks on palju võimalusi. Valik sõltub mitmest tegurist: keha üldine seisund, koosseisude arv, nende suurus ja mitmekesisus. Ravi olemus on tüüka eemaldamine spetsiaalsete ravimite, laseri, vedela lämmastiku, elektrivoolu abil. Arvestades haiguse viiruslikku olemust, määratakse täiendavalt viirusevastane ravi, mille eesmärk on ennetada tagasilangust.
Krüodestruktsioon
Krüodestruktsioon on ravimeetod, mis põhineb kokkupuutel vedela lämmastikuga. Madalatel temperatuuridel viibimine põhjustab külmumist ja koe surma.
Külmutamine toimub spetsiaalse aplikaatori abil. Kuidas ravi kulgeb:
- tüüka töödeldakse antiseptilise lahusega;
- aplikaator kantakse selle pinnale risti väikese survega;
- säritusaeg sõltub moodustise suurusest ja on 5-30 sekundit.
Vedel lämmastiku toimel moodustumine muutub kahvatuks, muutub tihedamaks. 1-2 minuti pärast muutub külmumistsoon punaseks ja paistes, seejärel ilmub väike mull, mis kestab kuni 1 nädal, järk-järgult väheneb. Selle asemele ilmub koor, mis lükatakse tagasi 1-2 nädala pärast, jätmata naha märgatavat armistumist.
Tüügaste raviks kasutatakse kõige sagedamini krüodestruktsiooni, mis on seotud selle meetodi paljude eelistega:
- kasutusmugavus ja kättesaadavus;
- valutus;
- operatsioonijärgne arm puudub.
Krüodestruktsiooni puudused hõlmavad vajadust protseduuri korrata, kuna moodustise täielik hävitamine saavutatakse harva ühe seansiga.

Krüodestruktsioon on minimaalselt invasiivne ja seetõttu populaarne meetod tüükade eemaldamiseks
Elektriravi
Elektrokoagulatsioon on ravi, mis kasutab massi eemaldamiseks kirurgilist koagulaatorit. Elektrokoagulatsioon põhineb elektrivoolu toimel. Seda ravi kasutatakse vulgaarsete tüükade eemaldamiseks.
Kuidas ravi kulgeb:
- viiakse läbi kohalik tuimestus;
- metallsilmu abil, millele antakse kõrgsagedusvool, eemaldatakse tüügas;
- kaugõpe saadetakse histoloogilisele uuringule.
Hüübimise eeliste hulka kuulub madal operatsioonijärgsete komplikatsioonide risk, kuna kudede kuumutamine peatab verejooksu ja nakkuse leviku.
Kas pärast sellist ravi arm jääb, sõltub kahjustuse sügavusest.
Laserravi
Tüükade eemaldamine laseriga on üks moodsamaid ravimeetodeid. Sõltuvalt laseri tüübist põhineb see ravi koagulatsioonil või aurustamisel.
Ravi viiakse läbi kohaliku tuimestusega. Tüügas eemaldatakse laseriga kiht kihi haaval, protseduuri kestus on 2-3 minutit.
Operatsioonijärgsed komplikatsioonid on äärmiselt haruldased, moodustise eemaldamise kohale jääb väike depressioon.
Kantaridiin
Ravi jaoks võite kasutada ravimeid, millel on cauteriseeriv toime. Kantaridiin aitab vabaneda käte tüükadest. Aine kokkupuutel nahaga põhjustab põletusi ja villid. Kantaridiini kantakse 24 tunniks otse kuivatatud tüükale.
Bleomütsiin
Teine ravim, mida saab patoloogia raviks kasutada, on Bleomütsiin. Bleomütsiin kuulub kasvajavastaste ravimite hulka. Aine süstitakse otse tüükadesse, mis viib selle surmani.
Selline ravi on efektiivne, kuid seda ei kasutata sageli, mis on seotud suure komplikatsioonide riskiga.

Bleomütsiini kasutatakse tüükade raviks, kuid sellel on suur tüsistuste oht, mistõttu ravi peaks läbi viima ainult kogenud arst
Kirurgiline eemaldamine
Traditsiooniline haigusest vabanemise meetod on kihistu kirurgiline ekstsisioon. Ravi koosneb väikesest operatsioonist kohaliku tuimestusega. Kirurgiline ekstsisioon määratakse tavaliselt siis, kui moodustise suurus on suur, kui muude meetodite kasutamine on ebaefektiivne.
Tüüga eemaldamiseks võib kasutada skalpelli või muid kirurgilisi instrumente. Pärast moodustise väljalõikamist kantakse nahale kosmeetilised õmblused, mis eemaldatakse 5.-7. Pärast silmuste eemaldamist jääb nahale väike arm.
Viirusevastane ravi
Kahjuks pole konkreetseid ravimeid, mis inimese papilloomiviiruse infektsioonist vabaneksid. Võite kasutada kohalikke preparaate kreemide ja salvide kujul: Aldara, Isoprinosiin.
Rahvapärased abinõud: aidake või mitte
Koduseks raviks kasutatakse sageli rahvapäraseid ravimeid: vereurmarohumahl, linaseemneõli, sibul, pihlakas, tuja. Rahvapärased retseptid põhinevad kahjustatud piirkondade ravimisel taimsete ravimitega, millel on cauteriseeriv või hävitav toime.
Ravi rahvapäraste ravimitega ei vii täieliku ravini. Isegi kui see tuleb välja soolatüügas, siis kasvab see mõne aja pärast uuesti. See ravi viib sageli komplikatsioonideni.
Prognoos ja tüsistused
Prognoos on peaaegu alati soodne. Mõnel juhul kaovad tüükad iseenesest, sagedamini püsivad nad pikka aega, kuid ei tekita märkimisväärset ebamugavust. Ebasoodne prognoos on tavaliselt seotud komplikatsioonide tekkega:
- haavandumine;
- bakteriaalse floora kinnitumine;
- ümbritsevate kudede kahjustus;
- ülekasv.
Tüsistused on suhteliselt haruldased, tavaliselt on need seotud sagedase trauma või haiguse ebaõige raviga.
Suurim probleem patoloogia ravimisel on sagedased ägenemised. Arvestades haiguse viiruslikku olemust, ei taga koosseisude kirurgiline eemaldamine ka täielikku paranemist.
Video
Pakume artikli teemal video vaatamiseks.

Anna Kozlova meditsiiniajakirjanik Autori kohta
Haridus: Rostovi Riiklik Meditsiiniülikool, eriala "Üldmeditsiin".
Kas leidsite tekstist vea? Valige see ja vajutage Ctrl + Enter.