- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Viimati modifitseeritud 2025-11-02 20:14.
Tüükad lastel
Artikli sisu:
- Põhjused ja riskitegurid
- Haiguse vormid
-
Sümptomid
- Tavalised tüükad
- Lamedad tüükad
- Talla tüükad
- Kondüloomid (kondüloomid)
- Kõri papillomatoos
- Diagnostika
- Tüükade ravi lastel
- Võimalikud tüsistused ja tagajärjed
- Prognoos
- Ärahoidmine
Laste tüükad on levinud peamiselt viirusliku etioloogiaga dermatoloogilised haigused, mida iseloomustab väikeste ümarate kasvajate ilmumine nahale. Laste tüükad on altid levikule, kiirele kasvule ja kordumisele. Eneseravimisel proovides võib see muutuda valulikuks, neoplasmi kohas võivad ilmneda armid ja armid.
Haigus registreeritakse kõigis vanuserühmades, kuid kõige sagedamini diagnoositakse seda lapsepõlves ja noorukieas. Ligikaudu 25% -l juhtudest kaovad tüükad lastel spontaanselt kuue kuu jooksul ja 75% -l patsientidest toimub tüükade iseseisev kadumine kahe aasta jooksul.
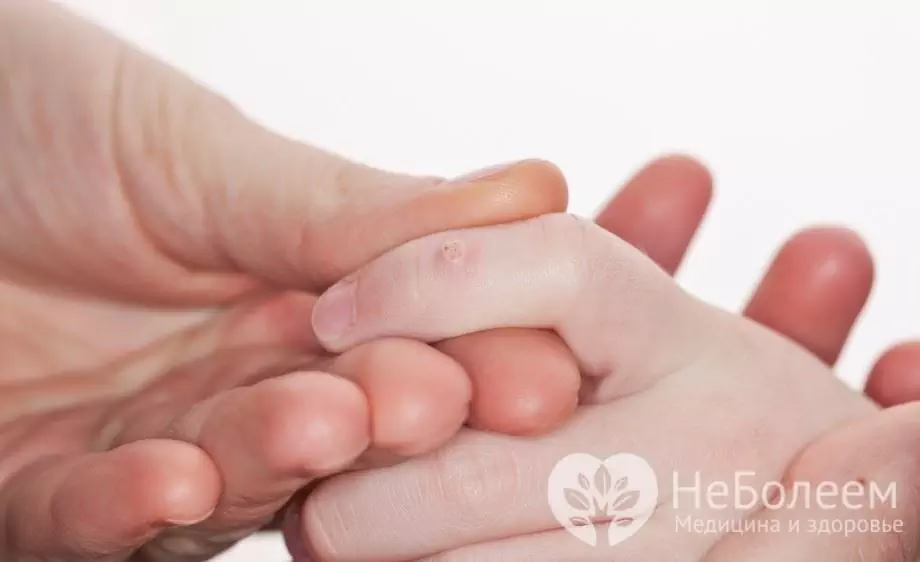
Lastel kipuvad tüükad kiiresti kasvama ja levima.
Põhjused ja riskitegurid
Laste tüükade põhjustaja on inimese papilloomiviirus, mis on äärmiselt laialt levinud (mõnede andmete kohaselt nakatab see kuni 90% kõigist inimestest) ja on võimeline mõjutama nii nahka kui ka limaskesta, provotseerides naha neoplasmide - papilloomide, kondüloomide, tüükade (erinevad viirusetüved põhjustavad teatud tüüpi kahjustusi). Viirusesse nakatumine toimub kõige sagedamini kokkupuutel nakatunud inimesega ning lapsed nakatuvad sageli ka saastunud majapidamistarvete (mänguasjad, riided, tavalised esemed) kaudu. Samuti toimub autoinokulatsioon, see tähendab viirusesse ise nakatumine, mida võib täheldada näiteks sõrmede või küünte hammustamise harjumusega. Lisaks võib inimese papilloomiviiruse infektsioon tekkida siis, kui laps läbib sünnikanalit.
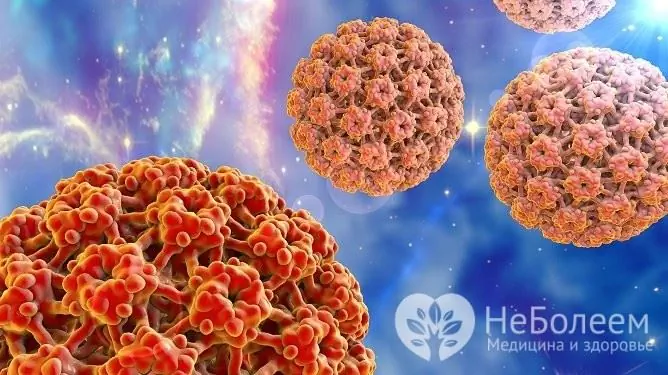
Laste tüükade tekitaja on inimese papilloomiviirus
Inimese papilloomiviirused kuuluvad papilloomiviiruste perekonda, kuhu kuulub 27 liiki ja üle 170 tüve (tüübi). Virionil pole kestat, selle suurus on 50-55 nm. Viirus paljuneb peremeesrakkude tuumades. Inimese papilloomiviiruse tüübid ja alamtüübid määratakse kindlaks polünukleotiidjärjestuse homoloogilisuse astme järgi, samas kui iga tüübi DNA on selle klassi teiste viiruste DNA-ga vähemalt 50% homoloogne. Rohkem kui 40 tüüpi inimese papilloomiviirus on võimeline põhjustama tüükad lastel.
Haiguse arengu riskitegurite hulka kuuluvad immuunpuudulikkuse seisundid, vaimne stress, isikliku hügieeni reeglite ebapiisav järgimine, käte ja jalgade naha suurenenud higistamine. Ohus on lapsed, kes külastavad basseine, laste spordiklubisid, vanne, koolieelseid asutusi.
Haiguse vormid
Lastel esinevad tüükad on järgmistes vormides:
- tavalised (lihtsad, labased) - esinevad tüükade üldises struktuuris, neid leidub kõige sagedamini lastel ja noorukitel;
- talla tüükad;
- tasane (nooruslik, alaealine) - tavaliselt leidub üle 10-aastastel lastel;
- suguelundite tüükad (kondüloomid) on lapsepõlves haruldased;
- kõri papillomatoos on veel üks harva esinev tüükakahjustuste vorm, mida iseloomustab tüükade (papilloomide) kasv kõri limaskestal.
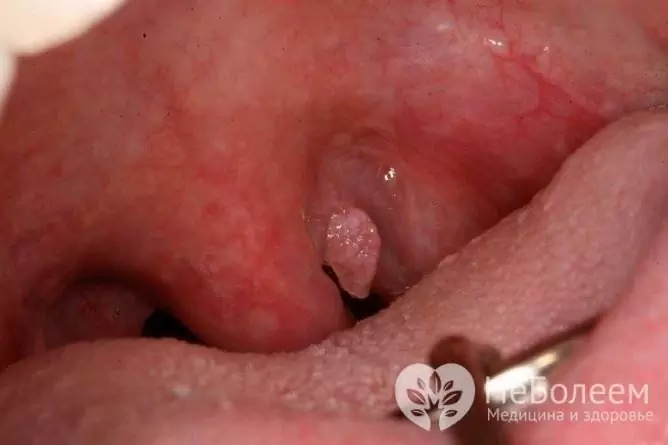
Tüükakahjustuse üsna haruldane vorm - kõri papillomatoos
Sümptomid
Inimese papilloomiviiruse nakkuse peiteaeg on üks kuni viis kuud, kuid isegi pärast seda perioodi ei pruugi lapsel tekkida patoloogilise protsessi kliinilisi ilminguid (asümptomaatiline viirusekandja).
Laste tüükade kliiniline pilt sõltub haiguse vormist.
Tavalised tüükad
Levinumad tavalised tüükad on väikesed (3-10 mm läbimõõduga) tihedad, mittepõletikulised ja katsudes karedad kasvajad, mis on vigastusteta valutud. Väikestel kasvajatel on nahavärv, suuremad tüükad võivad saada määrdunud halli tooni. Mõnikord ühinevad kasvajad üksteisega, moodustades naastud. Lihtsad tüükad asuvad peopesadel, sõrmedel, käe tagaküljel, harvadel juhtudel - näol, limaskestadel. Lapse käte haruldane tüükade harvaesinev vorm võib põhjustada küünte deformatsiooni.
Lamedad tüükad
Erinevalt tavalistest tüükadest on lamedad nahal vähem nähtavad ja väikesed (0,5-3 mm) ümarad sileda pinnaga kasvajad. Tavaliselt asuvad laste lamedad tüükad näonahal, kaelal, rinnal, käe tagaküljel, käsivarre paindepindadel, jalgadel. Sageli on lamedad tüükad mitmekordsed, rühmitatud, võivad mõjutada suuri nahapiirkondi, kuid ei ühine kunagi üksteisega.
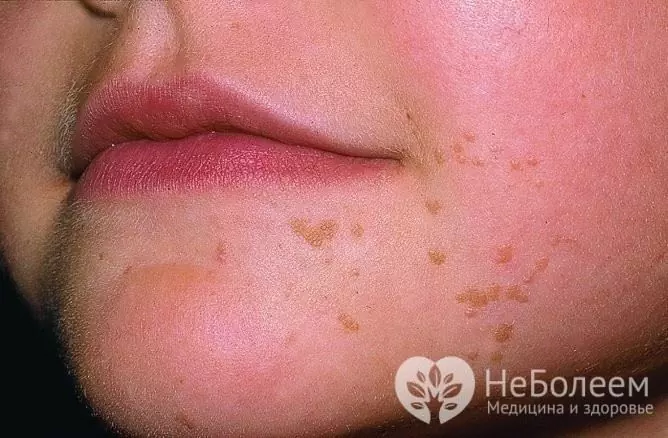
Lamedad tüükad on naha pinnal vähem märgatavad kui tavalised tüükad
Talla tüükad
Laste talla tüükad näevad välja nagu tallade ümarad hüperkeratootilised moodustised, võivad olla ühe- või mitmekordsed, kollakaspruuni värvusega, tõusevad naha kohal, meenutades kallust. Plantaartüükade pinnal on nähtav trombiseeritud kapillaaride tume muster. Lapse jala tüügas saab kergesti vigastada (hõõrdumise, jalatsisurve tõttu), sellisel juhul muutub see valusaks ja võib veritseda.
Kondüloomid (kondüloomid)
Laste kondüloomid on lokaliseeritud nasolabiaalsetes voldikutes, neil on laba kuju ja sile valge-roosa või erepunane pind, samuti ahenemine aluses. Vigastuse korral veritsevad lapse näol suguelundite tüükad kergesti, neoplasmi ümbruses muutub nahk nende ümber hüperemiaks. Kondüloomid on altid suurte konglomeraatide moodustumisele.
Kõri papillomatoos
Kõri papillomatoos on haruldane ja seda diagnoositakse tavaliselt eelkooliealistel lastel (vanuserühm poolteist kuni viis aastat). Sageli eelneb kõri papillomatoosi ilmnemisele äge hingamisteede infektsioon. Neoplasmid võivad olla üksikud või arvukad, rasketel juhtudel võivad need põhjustada hingamisteede obstruktsiooni eluohtliku lapse arengut. Peamine sümptom on kähedus, mis aja jooksul suureneb ja võib muutuda afooniaks. Hiljem, kui tüükad kasvavad, liituvad hingamishäired.
Diagnostika
Enamikul juhtudel on piisav uuring tüükade diagnoosimiseks lastel.
Vajadusel tuvastatakse patogeen, uurides kahjustatud piirkonnast pärit kraapimist polümeraasi ahelreaktsioonimeetodi abil. Viiruse tüüp määratakse nukleiinhapete molekulaarse hübridiseerimise meetodil.
Tüükade püsivate või ebatüüpiliste vormide tekkimisel võib vaja minna biopsiat, millele järgneb saadud materjali histoloogiline uurimine.
Enamikul juhtudel piisab tüükade diagnoosimiseks lastel välistest uuringutest.
Kõri papillomatoosi diagnoosimiseks kasutavad nad otsest (eelkooliealistel) või kaudset larüngoskoopiat.
Diferentsiaaldiagnostika viiakse läbi marrastuste ja kalluste, samblike, naha tüügaste tuberkuloosi, plantaarse papulaga koos süüfilisega.
Tüükade ravi lastel
Enamasti ei vaja lihtsate tüükade tüsistusteta vormid erilist ravi, ootuspärane taktika on õigustatud. Patsientide ¼ korral ilmnevad vulgaarsete tüükade isereguleerumine ühe kuu jooksul, ülejäänud - ajavahemikus kolmest kuust kuni pooleteise aastani. Nooruslikud tüükad kaovad pärast hormonaalsete muutuste lõppu iseenesest. Pärast taastumist ei jää kahjustatud piirkonda jälgi.
Ravi jaoks on vaja tüükad, mis on sageli traumaatilised, samuti sellised, mis ei ole altid enesetervendamisele.
Mõnel juhul kasutatakse tüükade eemaldamiseks lastel meetodit, kasutades keratolüütilisi aineid salvi või plaastri kujul.
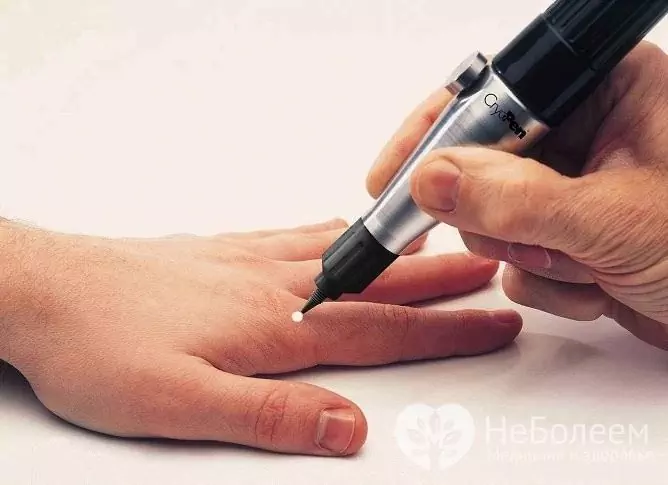
Lastel eemaldatakse tüükad peamiselt krüodestruktsiooni abil
Elektrokoagulatsiooni meetod seisneb neoplasmi elektrivoolu toimes, mis viib koe hüübimiseni. Elektrokoagulatsioon viiakse läbi kohaliku anesteesia all, kasutades kirurgilist koagulaatorit. Meetod väldib verejooksu ja nakkuse levikut. Eemaldatud tüüka kohale jääb koor, mis kaob nädala jooksul. Kui suur tüügas eemaldatakse elektrokoagulatsiooniga, võib selle kohale jääda väike arm. Elektrokoagulatsioon ei sobi suurte tüükade eemaldamiseks.
Krüoteraapia seisneb neoplasmi kokkupuutes vedela lämmastikuga. Kokkupuute aeg sõltub kasvaja suurusest. Tavaliselt on vaja mitu krüodestruktsiooni seanssi, mille vahel on 3-5-päevased intervallid. Tüükade eemaldamine lastel krüodestruktsiooni abil on eeliseks valutumatus, armide puudumine pärast ravi.
Laserteraapiat kasutatakse tüükade raviks lastel, mis ei allu hästi teistele meetoditele. Protseduur viiakse läbi kohaliku tuimestusega ja see seisneb tüüka eemaldamises kiht kihi haaval. Laserteraapia eeliseks on armide puudumine ja naha pigmenteerumine pärast ravi, samuti väike tagasilanguse tõenäosus. Eemaldatud neoplasmi kohale jääb depressioon, mis venib 1,5-2 nädalat.
Kui tüüka eemaldamine lapsel muude meetoditega on võimatu, viiakse läbi kirurgiline resektsioon. Laste tüükade kirurgiline ravi nõuab kohalikku tuimestust. Tüüga aluse saab hävitada krüokirurgiliste tehnikate või elektrinõela abil. Intradermaalsed kosmeetilised õmblused, mis kantakse atraumaatilise nõelaga, eemaldatakse 7-10 päeva pärast operatsiooni ja seejärel jääb sellesse kohta väike kerge arm.
Eemaldatud materjali histoloogilise laboriuuringu läbiviimine on kohustuslik.
Mõnel juhul, eriti sagedaste ägenemiste või suure kahjustatud piirkonnaga, samuti kõri papillomatoosiga, kombineeritakse kirurgiline sekkumine viirusevastase raviga.
Selleks, et vältida patoloogilise protsessi levikut naha kahjustamata piirkondadesse, kasutatakse kohalikke viirusevastaseid ravimeid.
Laste tüükade kordumist täheldatakse umbes 25% juhtudest.
Võimalikud tüsistused ja tagajärjed
Tüükade tüsistused lastel leitakse ainult siis, kui nad on sageli vigastatud. See võib olla verejooks, valulikkus, sekundaarse bakteriaalse või seeninfektsiooni lisamine koos põletikulise protsessi arenguga, harvadel juhtudel on võimalik pahaloomuline transformatsioon.
Prognoos
Prognoos on soodne, valdaval enamikul lastel esinevatest tüükadest ilmneb nende isereguleerumine.
Ärahoidmine
Haiguse esmane ennetamine on inimese papilloomiviirusega nakatumise vältimine.
Tüükade vältimiseks lastel on soovitatav:
- haavade ja nahalõikude antiseptiline ravi;
- isikliku hügieeni reeglite järgimine;
- immuunsuse tugevdamine (hea toitumine, vaimse stressi vältimine jne);
- oma kingade kasutamine avalikes kohtades;
- vältides sünteetiliste kingade kandmist.
Artikliga seotud YouTube'i video:

Anna Aksenova meditsiiniajakirjanik Autori kohta
Haridus: 2004-2007 "Kiievi esimese meditsiinikolledži" eriala "Laboridiagnostika".
Teave on üldistatud ja esitatud ainult teavitamise eesmärgil. Esimeste haigusnähtude korral pöörduge arsti poole. Eneseravimine on tervisele ohtlik!






