- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Viimati modifitseeritud 2025-11-02 20:14.
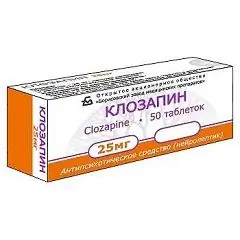
Klosapiin
Klosapiin: kasutusjuhised ja ülevaated
- 1. Väljalaske vorm ja koostis
- 2. Farmakoloogilised omadused
- 3. Näidustused kasutamiseks
- 4. Vastunäidustused
- 5. Kasutamismeetod ja annustamine
- 6. Kõrvaltoimed
- 7. Üleannustamine
- 8. Erijuhised
- 9. Rakendamine raseduse ja imetamise ajal
- 10. Kasutamine lapsepõlves
- 11. Neerufunktsiooni kahjustuse korral
- 12. Maksafunktsiooni rikkumiste eest
- 13. Kasutamine eakatel
- 14. Ravimite koostoimed
- 15. Analoogid
- 16. Ladustamistingimused
- 17. Apteekidest väljastamise tingimused
- 18. Ülevaated
- 19. Hind apteekides
Ladinakeelne nimi: Clozapinum
ATX-kood: N05AH02
Toimeaine: klosapiin (klosapiin)
Tootja: föderaalriigi ühine ettevõte "Moskva endokriinitehas" (Venemaa); Borisovi meditsiinitoodete tehas (Valgevene Vabariik); Balkani farmaatsiatooted (Moldova)
Kirjeldus ja fotovärskendus: 20.08.2019
Klosapiin on antipsühhootiline ravim, millel on rahustav toime.
Väljalaske vorm ja koostis
Ravimvorm Klosapiin - tabletid: ümmargused, lamedad silindrikujulised, kaldus, kollased; risk, mis on ette nähtud tablettide jagamiseks kaheks võrdseks osaks, annuses 100 mg (annuse 25 mg korral - risk pole kõigile tootjatele kättesaadav) (10 tk alumiinium / polüvinüülkloriid blisterpakendis; pappkarbis, 5 pakki).
1 tableti koostis:
- toimeaine: klosapiin - 25 või 100 mg;
- abikomponendid: povidoon, kartulitärklis, kolloidne ränidioksiid, kaltsiumstearaat, laktoosmonohüdraat.
Farmakoloogilised omadused
Farmakodünaamika
Klosapiin on ebatüüpiline neuroleptikum, millel on sedatiivne ja antipsühhootiline toime. Samal ajal ei tekita see väljendunud ekstrapüramidaalseid reaktsioone ja praktiliselt ei mõjuta prolaktiini taset veres. Eksperimentaalsed uuringud on kinnitanud, et klosapiin ei ole katalepsia tekkimise põhjus ega aita amfetamiini või apomorfiini manustamisest tingitud stereotüüpset käitumist alla suruda.
Klosapiin on nõrk blokeerija dopamiini D 1 - D 2 -, D 3 - ja D 5 retseptorid, samas avaldades väljendunud blokeeriv toime D 4 retseptorid. Samuti näitab aine väljendunud α-adrenergilist blokeerimist, antihistamiini ja antikolinergilisi toimeid ning pärsib aktiveerimisreaktsiooni elektroentsefalogrammil. Lisaks on ravimil antiserotonergilised omadused.
Rakendamine kliinilises praktikas tõestab, et klosapiinil on kiire ja väljendunud sedatiivne toime ning lisaks ka antipsühhootiline toime, eriti skisofreeniaga patsientidel, kes on resistentsed teiste antipsühhootikumide suhtes.
Klosapiin leevendab skisofreenia produktiivseid ja negatiivseid sümptomeid nii lühi- kui ka pikaajalises ravis. Lisaks oli positiivne trend teatud kognitiivsete häirete osas.
2 aasta jooksul 980 patsiendi vaatlus näitas, et klosapiinravi saavatel patsientidel oli suitsiidikäitumise oht (võttes arvesse nii enesetapukatseid kui ka enesetapu vältimiseks suunatud hospitaliseerimiste arvu) 24% madalam kui neil, kes võtsid olansapiini. Klosapiini eripära on see, et see praktiliselt ei põhjusta väljendunud ekstrapüramidaalsete reaktsioonide, näiteks tardiivse düskineesia või ägeda düstoonia ilmnemist. Selliseid kõrvaltoimeid nagu akatiisia ja parkinsonism on harvad. Erinevalt teistest antipsühhootikumidest ei põhjusta klosapiini kasutamine prolaktiini sisalduse suurenemist või viib selle väga vähese suurenemiseni, mis hoiab ära sellised kõrvaltoimed nagu impotentsus, günekomastia, galaktorröa ja amenorröa.
Klosapiinravi potentsiaalselt ähvardavate kõrvaltoimete hulka kuuluvad agranulotsütoos ja granulotsütopeenia, vastavalt 0,7% ja 3%.
Farmakokineetika
Pärast suukaudset manustamist imendub klosapiin ligikaudu 90-95%. Toidu tarbimine ei muuda imendumise astet ja kiirust. Kuna esimesel maksa läbimisel on aine metaboolsetes protsessides mõõdukalt seotud, on selle absoluutne biosaadavus 50-60%.
Kui klosapiini võetakse 2 korda päevas, registreeritakse selle maksimaalne tasakaalukontsentratsioon veres keskmiselt 2,1 tunni pärast (vahemik on 0,4,24,2 tundi) ja jaotusruumala on 1,6 l / kg. Klosapiini seonduvus vereplasma valkudega on ligikaudu 95%.
Klosapiin metaboliseeritakse peaaegu 100% CYP3A4 ja CYP1A2 isoensüümide osalusel ning teatud määral CYP2D6 ja CYP2C19 isoensüümide osalusel. Peamiste metaboliitide seas näitab farmakoloogilist aktiivsust ainult üks - desmetüülklosapiin, millel on klosapiiniga sarnane farmakoloogiline toime, kuid mis on lühem ja palju nõrgem.
Klosapiin eritub kahefaasiliselt. Lõppfaasis on poolväärtusaeg keskmiselt 12 tundi (variatsioonivahemik on 6-26 tundi). Pärast ravimi ühekordse annuse manustamist annuses 75 mg on keskmine poolväärtusaeg viimases faasis 7,9 tundi. See väärtus suureneb 14,2 tunnini pärast tasakaaluseisundi saavutamist, mis tuleneb ravimi võtmisest päevases annuses 75 mg vähemalt 7 päeva. Muutumatul kujul klosapiin määratakse väljaheidetes ja uriinis ainult väheses kontsentratsioonis. Ligikaudu 50% manustatud annusest eritub neerude kaudu ja 30% soolte kaudu metaboliitidena.
On tõendeid, et tasakaaluolekus, kus klosapiini päevaannust suurendatakse 37,5 mg-lt 75 mg-le ja 150 mg-ni (see on jagatud 2 annuseks), suureneb lineaarselt annusest sõltuv AUC (kontsentratsiooni-aja kõvera alune pindala) ja minimaalse ja maksimaalse kontsentratsiooni suurendamine vereplasmas.
Näidustused kasutamiseks
Juhiste kohaselt on klosapiini soovitatav kasutada ravi suhtes resistentsete skisofreenia korral ainult patsientidel, kes on resistentsed või taluvad standardsete antipsühhootikumide suhtes, mis vastavad järgmistele määratlustele:
- resistentsus standardsete antipsühhootikumide suhtes: varasem ravi standardsete antipsühhootikumidega sobivas annuses pikka aega ei viinud piisava kliinilise paranemiseni;
- tavaliste antipsühhootikumide talumatus: ravi ajal tekivad tõsised kontrollimatud neuroloogilised kõrvalreaktsioonid (näiteks ekstrapüramidaalsed sümptomid, tardiivne düskineesia), mis muudavad tavapäraste antipsühhootikumide abil efektiivse antipsühhootilise ravi võimatuks.
Klosapiin on näidustatud suitsidaalse käitumise kordumise riski vähendamiseks skisofreenia või skisoafektiivse psühhoosiga patsientidel, kellel on ajaloo ja praeguste kliiniliste vaatluste põhjal krooniline korduva suitsiidikäitumise oht. Kui suitsiidikäitumine tähendab patsiendi suure tõenäosusega tegevust, mis viib tema surmani.
Idiopaatilise Parkinsoni sündroomiga (Parkinsoni tõbi) patsientide psühhootiliste häirete korrigeerimiseks määratakse klosapiin standardravi ebaefektiivsuse korral. Mida määratletakse psühhootiliste sümptomite ebapiisava kontrolli all hoidmise ja / või motoorse funktsiooni halvenemisena, mis on funktsionaalse seisundi seisukohalt vastuvõetav pärast järgmiste meetmete võtmist:
- antikolinergiliste ravimite, sealhulgas tritsükliliste antidepressantide, tühistamine;
- katsed vähendada dopaminergilise toimega parkinsonismivastase ravimi annust.
Vastunäidustused
Absoluutne:
- võimetus regulaarselt jälgida patsiendi verepilti;
- anamneesis granulotsütopeenia / agranulotsütoos (välja arvatud nende haiguste areng varasema keemiaravi tagajärjel);
- luuüdi rikkumine;
- kontrollimatu epilepsia;
- erineva etioloogiaga (alkohoolsed, toksilised) psühhoosid, uimastimürgitus, kooma;
- mis tahes etioloogiaga kesknärvisüsteemi (kesknärvisüsteemi) rõhumine ja veresoonte kollaps;
- raske neerukahjustus;
- maksahaigus ägedas faasis, millega kaasneb isutus, iiveldus, kollatõbi; maksapuudulikkus, progresseeruv maksahaigus;
- südame raske düsfunktsioon, müokardiit;
- iileus (paralüütiline soole obstruktsioon);
- samaaegne manustamine ravimitega, mis võivad põhjustada agranulotsütoosi, ja depoo neuroleptikumid;
- haruldased pärilikud haigused: galaktoositalumatus, laktaasipuudus, glükoosi-galaktoosi malabsorptsioon;
- rinnaga toitmise periood;
- lapsed ja kuni 18-aastased noorukid;
- suurenenud individuaalne tundlikkus klosapiini ja / või ravimi abikomponentide suhtes.
Suhtelised vastunäidustused, klosapiini kasutatakse ettevaatusega, pärast arstiga konsulteerimist ja ainult tema eesmärgil:
- suur ajuvereringe häirete tekkimise oht (sealhulgas eakatel dementsusega patsientidel);
- agranulotsütoos (klosapiin võib põhjustada granulotsüütide kontsentratsiooni kriitilist langust). Anamneesis primaarse luuüdi haiguse korral võib kasutada klosapiini, kui eeldatav kasu ravist kaalub oluliselt üles kõrvaltoimete riski. Enne klosapiini võtmist on vajalik hematoloogi põhjalik läbivaatamine ja tema nõusoleku saamine, eriti healoomulise etnilise neutropeenia tõttu madala leukotsüütidega patsientidel;
- antikoliinergiline toime: klosapiin on m-antikolinergiline antagonist, mis põhjustab vastavaid kõrvaltoimeid elunditest ja süsteemidest, seetõttu on suletudnurga glaukoomi ja eesnäärme hüperplaasiaga patsientidel vajalik hoolikas jälgimine. Klosapiini antikolinergiline toime võib häirida ka soolemotoorikat (alates kõhukinnisusest kuni soole obstruktsioonini / koproliidi blokeerimiseni / paralüütilise soole obstruktsioonini), harvadel juhtudel on surm võimalik.
Klosapiini kasutamise juhised: meetod ja annus
Klosapiini tabletid võetakse suu kaudu.
Annus valitakse individuaalselt ja see peaks olema minimaalne efektiivne. Päevane koguannus on lubatud jagada mitmeks annuseks ebavõrdsetes osades, millest suurim võetakse enne magamaminekut.
Ravile vastupidav skisofreenia
- algannus: 1. päeval - 1 või 2 annust ½ tabletti 25 mg (12,5 mg); 2. päev - 1 või 2 annust 1 tablett 25 mg. Hea taluvuse korral saab annust 2-3 nädala jooksul järk-järgult suurendada 25-50 mg võrra päevas, kuni päevane annus on 300 mg. Seejärel saab vajadusel päevaannust suurendada 50-100 mg võrra 3-4 intervalliga (2 korda nädalas), kuid eelistatavalt üks kord nädalas;
- terapeutiline annus: enamiku patsientide puhul ilmneb antipsühhootiline efektiivsus, kui võtta päevaseid annuseid vahemikus 300-450 mg, jagatuna 2-4 annuseks. Mõnel juhul võivad väiksemad päevased annused olla piisavad, samas kui teised patsiendid võivad vajada rohkem kui 600 mg päevas;
- maksimaalne annus: kui täieliku ravitoime saavutamiseks on vaja suuremaid annuseid, on maksimaalne lubatud ööpäevane annus 900 mg ja maksimaalne suurendamine ühe aja jooksul ei ületa 100 mg. Ravimi võtmine päevases annuses üle 450 mg suurendab soovimatute reaktsioonide (sh paroksüsmide) arvu;
- säilitusannus: pärast maksimaalse ravitoime saavutamist peaksid paljud patsiendid üle minema klosapiini võtmisele säilitusannusena, mida soovitatakse järk-järgult vähendada. Säilitusravi kestus on vähemalt kuus kuud. Kui ööpäevane annus on ≤ 200 mg, on soovitatav ravimi üks õhtune annus;
- ravi tühistamine: ravimi kavandatud katkestamise korral on soovitatav annust vähendada järk-järgult, 1-2 nädala jooksul. Kui on vaja ravi järsult katkestada, on vajalik patsiendi seisundi hoolikas jälgimine psühhootiliste sümptomite ägenemise võimaluse või kolinergilise tagasilöögiefektiga, näiteks peavalu, hüperhidroos, iiveldus / oksendamine ja kõhulahtisus, tõttu;
- ravi jätkamine: kui viimasest pillide võtmisest on möödunud rohkem kui 2 päeva, jätkatakse ravi vastavalt algannuse skeemile. Hea taluvuse korral võib annuse suurendamine kuni ravitoime saavutamiseni olla kiirem kui esmase ravi korral. Kuid kui esialgsel perioodil tekkis patsiendil hingamise seiskumine või südame aktiivsus, mille järel annus terapeutiliseks edukalt viidi, tuleb selle korduva suurendamisega olla äärmiselt ettevaatlik;
- üleminek teistelt antipsühhootikumidelt klosapiinile: reeglina ei määrata klosapiini koos teiste antipsühhootikumidega. Kui on vaja alustada klosapiinravi juba suukaudseid antipsühhootikume saavatel patsientidel, lõpetage võimalusel nende võtmine, vähendades annust järk-järgult ühe nädala jooksul. Klosapiini kasutamist võib alustada mitte varem kui 1 päev pärast teiste neuroleptiliste ravimite võtmise täielikku lõpetamist.
Skisofreenia ja skisoafektiivne psühhoos
Korduva suitsiidikäitumise riski vähendamiseks skisofreenia ja skisoafektiivse psühhoosiga patsientidel on soovitatav kinni pidada raviresistentse skisofreeniaga patsientide manustamisviisist ja annustest. Ravikuuri kestus on vähemalt 2 aastat. Pärast seda peate uuesti hindama enesetapukäitumise riski, mille tulemuste põhjal selgitatakse välja vajadus ravi jätkamiseks.
Psühhoos Parkinsoni tõve korral
Kuna idiopaatilise Parkinsoni sündroomiga (Parkinsoni tõbi) patsientide psühhoosi leevendamiseks kasutatav standardravi on ebaefektiivne, kasutatakse klosapiini:
- algannus: alates 1. päevast - ühe annuse jaoks ½ tableti 25 mg (12,5 mg) õhtul; suurendage annust maksimaalse ööpäevase annuseni - 50 mg 12,5 mg võrra 1 kord 3-4 päeva jooksul. Enne ravimi kasutamist annuses 50 mg peab ravi algusest mööduma vähemalt 2 nädalat. Eelistatav on võtta kogu päevane annus korraga, õhtul;
- terapeutiline annus: enamiku patsientide keskmine efektiivne annus on 25-37,5 mg (1-1½ 25 mg tabletti) päevas. Kui klosapiini võtmine päevases annuses 50 mg vähemalt ühe nädala jooksul ei anna rahuldavat terapeutilist toimet, on lubatud annust veelgi ettevaatusega suurendada, kuid mitte rohkem kui 12,5 mg nädalas;
- maksimaalne annus: erandjuhtudel on lubatud ületada päevaannust 50 mg, kuid mitte rohkem kui 100 mg. Annuse suurendamine tuleb aeglustada või katkestada väljendunud sedatsiooni, ortostaatilise hüpotensiooni või segasuse tekkimisega. Esimestel ravinädalatel on vaja jälgida vererõhu näitajaid;
- säilitusannus: kui motoorse seisundi hindamise põhjal näidatakse parkinsonismivastaste ravimite annuse suurendamist, on see võimalik mitte varem kui 2 nädalat pärast psühhootiliste sümptomite täielikku leevendamist. Kui psühhootilised sümptomid ilmnevad uuesti koos nende annuse suurendamisega, võib klosapiini annust suurendada 12,5 mg võrra nädalas maksimaalse päevaannuseni 100 mg;
- Ravi tühistamine: kuuri lõpus soovitatakse päevaannust järk-järgult vähendada ½ tableti 25 mg (12,5 mg) võrra üks kord nädalas ja eelistatavalt üks kord iga 2 nädala tagant. Neutropeenia või agranulotsütoosi tekkimisel tuleb ravi kohe katkestada. Sellisel juhul vajab patsient hoolikat psühhiaatrilist jälgimist, kuna sümptomid võivad kiiresti korduda.
Annustamise täpsuse huvides on soovitatav kasutada tootja klosapiini, millel on 25 mg tablettide eraldamise oht.
Kõrvalmõjud
Klosapiini kõige tõsisemad kõrvaltoimed on krambid, agranulotsütoos, kardiovaskulaarsed tüsistused ja palavik. Kõige tavalisemad on pearinglus, unisus / sedatsioon, tahhükardia, suurenenud süljeeritus ja kõhukinnisus.
Kliiniliste uuringute kohaselt oli nende patsientide osakaal, kes lõpetasid klosapiinravi selle võtmisega seotud kõrvaltoimete tõttu 7,1-15,6%. Kõige tavalisemad neist olid unisus, pearinglus, leukopeenia, psühhootilised häired.
Kliiniliste uuringute käigus süsteemidest ja elunditest registreeritud klosapiini soovimatud kõrvaltoimed:
- veri ja lümfisüsteem: sageli - leukopeenia (leukotsüütide arvu langus), eosinofiilia, neutropeenia, leukotsütoos; harva - agranulotsütoos; harva lümfopeenia, aneemia; äärmiselt haruldane - trombotsütoos, trombotsütopeenia;
- ainevahetus ja toitumine: sageli (4-31%) - kehakaalu tõus; harva - glükoositaluvuse halvenemine, suhkurtõve halvenemine / areng; äärmiselt harva - ketoatsidoos, hüperosmolaarne kooma, hüperkolesteroleemia, raske hüperglükeemia, hüpertriglütserideemia;
- psüühika: sageli - düsartria; harva - kogelemine (düseemia); harva - ärevus, erutus;
- närvisüsteem: väga sageli - unisus, sedatsioon (39-46%), pearinglus (19-27%); sageli - krambid, krambid (sh surmaga lõppevad), müokloonilised krambid, peavalu, akatiisia, ekstrapüramidaalsed sümptomid, treemor, lihasjäikus; harva - ZNS (pahaloomuline neuroleptiline sündroom); harva - deliirium, segasus; äärmiselt haruldane - obsessiiv-kompulsiivne häire, hiline (tardiivne) düskineesia;
- nägemisorgan: sageli - hägune nägemine;
- süda: väga sageli, eriti esimestel ravinädalatel, tahhükardia (25%); sageli - EKG muutused (elektrokardiogramm); harva - arütmia, vereringe kollaps, perikardiit, müokardiit; äärmiselt harva - kardiomüopaatia, kuni südame seiskumiseni;
- veresoonte süsteem: sageli - ortostaatiline hüpotensioon, minestamine, arteriaalne hüpertensioon; harva - trombemboolia, sealhulgas surmad ja trombemboolia kombinatsioon elundite (soolte) nekroosiga, raske arteriaalse hüpotensiooni põhjustatud šokk (eriti ravimi annuse agressiivse suurendamise taustal), millel võivad olla tõsised tagajärjed, näiteks vereringe / hingamise seiskumine;
- hingamissüsteem, rindkere ja keskseinandi organid: harva - toidu aspiratsioon, alumiste hingamisteede infektsioon, kopsupõletik (mõnel juhul isegi surm); äärmiselt harva - depressioon / hingamise seiskumine;
- Seedetrakt (seedetrakt): väga sageli - kõhukinnisus (14-25%), hüpersalivatsioon (31-48%); sageli - iiveldus / oksendamine, suukuivus; harva düsfaagia; äärmiselt harva - soole obstruktsioon, paralüütiline soole obstruktsioon, ummistus koproliitide poolt, parotiidse süljenäärme kasv;
- maksa- ja sapiteede süsteem: sageli - maksaensüümide aktiivsuse suurenemine; harva - hepatiit, pankreatiit, kolestaatiline kollatõbi; äärmiselt harva - fulminantne maksa nekroos;
- nahk ja nahaalune kude: äärmiselt harva - nahareaktsioonid;
- neerud ja kuseteed: sageli - kusepeetus / kusepidamatus; äärmiselt harva - interstitsiaalne nefriit;
- suguelundid ja piimanäärmed: äärmiselt haruldased - priapism;
- üldised häired: sageli - higistamise / termoregulatsiooni rikkumine, healoomuline hüpertermia, väsimus; väga harva - äkksurm (põhjuseid pole tuvastatud);
- laboratoorsed ja instrumentaalsed uuringud: harva - CPK (kreatiinfosfokinaas) aktiivsuse suurenemine; äärmiselt harva - hüponatreemia.
Spontaansete teadete ja väljaannete käigus süsteemidest ja elunditest registreeritud klosapiini soovimatud kõrvaltoimed teadmata sagedusega ebakindla suurusega populatsioonist:
- infektsioonid ja invasioonid: sepsis;
- immuunsüsteem: leukotsütoklastiline vaskuliit, angioödeem;
- endokriinsüsteem: pseudofheokromotsütoom;
- närvisüsteem: muutused elektroentsefalogrammis (EEG), kolinergiline sündroom, Pisa sündroomi kaldus torn, mida iseloomustab pagasiruumi ja pea külgmine kallutamine, mõnikord teatud pöörlemisega, pagasiruumi tagumise kõrvalekaldega;
- süda: südamepekslemine, valu rinnus, stenokardia, kodade virvendus, mitraalklapi puudulikkus klosapiiniga seotud kardiomüopaatia korral, müokardiinfarkt koos võimaliku surmaga;
- veresoonte süsteem: arteriaalne hüpotensioon;
- hingamissüsteem, rindkere ja mediastiinumi organid: ninakinnisus, bronhospasm;
- Seedetrakt: kõrvetised, ebamugavustunne kõhus, kõhulahtisus, düspepsia, koliit;
- maksa ja sapiteede süsteem: hepatotoksilisus, steatoos / nekroos / fibroos / maksatsirroos, maksa-, kolestaatiline, segatud maksakahjustus (sh eluohtlikud seisundid), maksapuudulikkus, mis nõuab maksa siirdamist või põhjustab surma;
- nahk ja nahaalune kude: pigmentatsioonihäired;
- lihas-skeleti ja sidekude: lihasnõrkus, lihasspasmid / -valu, süsteemne erütematoosluupus;
- neerud ja kuseteed: voodimärgamine, neerupuudulikkus;
- suguelundid ja piimanäärmed: retrograadne ejakulatsioon.
Üle 60-aastastel patsientidel võib klosapiini võtmise tagajärjel tekkida ortostaatiline hüpotensioon. On tõendeid harvaesineva pikaajalise tahhükardia juhtude kohta. Eakad patsiendid, eriti kardiovaskulaarse funktsiooni kahjustusega patsiendid, võivad olla nende mõjude suhtes tundlikumad. Need näitavad ka suuremat tundlikkust klosapiini antikolinergilise toime suhtes, mis võib põhjustada uriinipeetust ja kõhukinnisust.
Nende kõrvaltoimete süvenemist või muude negatiivsete toimingute ilmnemist ei ole näidatud [juhistes on vaja sellest teavitada raviarsti.
Üleannustamine
Praegu on teatatud klosapiini ägedast tahtlikust või juhuslikust üleannustamisest, mis lõppes surmaga 12% juhtudest. Enamikul neist oli patsiendi surm seotud aspiratsioonipneumoonia või südamepuudulikkusega ning need tekkisid pärast ravimi võtmist annustes, mis ületasid 2000 mg. On teada ohvrite taastumise juhtumid pärast klosapiini võtmist annustes, mis ületavad 10 000 mg. Kuid mitmel täiskasvanud patsiendil (enamasti neil, kes polnud seda ravimit varem tarvitanud) tekitas klosapiini võtmine annuses 400 mg kooma, mis kujutas endast ohtu elule ja ühel juhul ka surmale.
Klosapiini üleannustamise sümptomiteks on õhupuudus, hingamiskeskuse depressioon või hingamispuudulikkus, aspiratsioonipneumoonia, krambid, letargia, unisus, teadvuse hägustumine, reflekside taaselustamine, kooma, ekstrapüramidaalsümptomid, arefleksia, deliirium, agitatsioon, hallutsinatsioonid, arteriaalne hüpotensioon, tahhükardia, tahhükardia, tahhükardia, tahhükardia kollaps, hüpersalivatsioon, kehatemperatuuri kõikumine, ähmane nägemine, laienenud pupillid.
Klosapiinil puudub spetsiifiline antidoot. Esimese 4 tunni jooksul pärast ravimi sisse võtmist on soovitatav pesta magu ja / või võtta aktiivsütt. Samuti on ette nähtud sümptomaatiline teraapia, mille käigus jälgitakse pidevalt kardiovaskulaarsüsteemi funktsioone, kontrollitakse happe-aluse tasakaalu ja elektrolüütide kontsentratsiooni ning säilitatakse hingamisfunktsioon.
Oligonuuria või anuuria korral kasutatakse hemodialüüsi ja peritoneaaldialüüsi, kuid nende kasutamisel on eritumise märkimisväärne suurenemine ebatõenäoline, kuna aine seondub kõrge vereplasma valkudega.
Teatud üleannustamise sümptomite kõrvaldamiseks on lubatud järgmised meetodid:
- antikolinergilised toimed: koliinesteraasi inhibiitorite, sealhulgas neostigmiini, püridostigmiini ja füsostigmiini manustamine (läbib vere-platsentaarbarjääri);
- krambid: intravenoosne diasepaam või aeglane intravenoosne fenütoiini infusioon; pika toimeajaga barbituraatide määramine ei ole lubatud; kuna sel juhul võivad tekkida viivitatud reaktsioonid, tuleb hoolikat meditsiinilist jälgimist läbi viia vähemalt 5 päeva;
- arteriaalne hüpotensioon: albumiini lahuse või muude plasmat asendavate lahuste intravenoosne manustamine, samuti dopamiini ja angiotensiini derivaatide kasutamine, mida peetakse kõige tõhusamateks vereringe stimulaatoriteks; epinefriini või teiste beeta-adrenergiliste agonistide määramine, mis võivad põhjustada täiendava vasodilatatsiooni arengut, on vastunäidustatud;
- arütmia: digitaalsete ravimite või naatrium / kaaliumvesinikkarbonaadi ravimite väljakirjutamine, sõltuvalt sümptomatoloogiast; prokaiinamiidi ja kinidiini kasutamine ei ole lubatud.
erijuhised
Klosapiini potentsiaalselt ohtlikud kõrvaltoimed on granulotsütopeenia ja agranulotsütoos, esinemissagedus vastavalt 3% ja 0,7%. Agranulotsütoos võib kujutada patsiendi elule reaalset ohtu.
Pärast leukotsüütide arvu ja neutrofiilide absoluutarvu kindlaksmääramist vähenes agranulotsütoosi esinemissagedus, samuti suremuse määr agranulotsütoosiga patsientide seas, oluliselt. Sellega seoses on hädavajalik järgida raviarsti ettekirjutusi.
Klosapiini kasutatakse eranditult Parkinsoni tõvega seotud skisofreenia või psühhoosiga patsientidel, kellel ei ilmne ravivastust või ebapiisavat vastust teiste antipsühhootikumidega ravimisel või kellel on teiste antipsühhootikumide kasutamisel tõsised ekstrapüramidaalsed kõrvalreaktsioonid (eriti tardiivsed düskineesiad).
Klosapiini saate välja kirjutada ka skisofreenia / skisoafektiivse häirega patsientidele, kellel on ajaloo ja praeguse kliinilise pildi põhjal pikaajaline suitsiidikäitumise kordumise oht.
Ülaltoodud kategooriate patsientidel kasutatakse klosapiini järgmiste nõuete kohaselt:
- Enne ravi algust peaks leukotsüütide ja teiste vererakkude arv olema normi piirides [leukotsüütide puhul on näitaja vähemalt 3,5 × 10 9 / l (3500 / mm 3)];
- Ravi ajal (esimesed 18 nädalat - nädalas ja seejärel vähemalt üks kord kuus), pärast klosapiini lõplikku tühistamist, on vaja ühe kuu jooksul regulaarselt jälgida leukotsüütide arvu ja võimaluse korral neutrofiilide absoluutarvu (ANC).
Klosapiin on vastunäidustatud patsientidele, kellel on anamneesis ravimite kasutamisega seotud hematoloogilised häired.
Ravimit rakendavad arstid peavad täielikult järgima patsiendi ohutusnõudeid.
Igal konsultatsioonil peaks tervishoiutöötaja klosapiini saavale patsiendile meelde tuletama, et mis tahes nakkushaiguse nähtude ilmnemine nõuab kohest tähelepanu raviarstile. Erilist tähelepanu tuleks pöörata gripilaadsetele sümptomitele ja teistele nakkuse tunnustele (palavik, kurguvalu), kuna see võib viidata neutropeeniale. Sellistel juhtudel on vajalik viivitamatu üldine vereanalüüs.
Mõju sõidukite juhtimise võimele ja keerukatele mehhanismidele
Kuna klosapiinil on nii rahustav toime kui ka krampivalmiduse künnise langetamine, tuleks ravi ajal hoiduda sõidukite ja keerukate mehhanismide juhtimisest.
Kasutamine raseduse ja imetamise ajal
Puudub teave klosapiini kasutamise kohta rasedatel. Selle patsientide kategooria jaoks võib seda määrata ainult juhul, kui ravi võimalik kasu emale kaalub üles võimaliku ohu lootele.
Antipsühhootikume, sealhulgas klosapiini, on raseduse ajal lubatud kasutada ainult äärmise vajaduse korral. Kui ravimi kasutamine raseduse ajal lõpetatakse, tuleb seda teha järk-järgult.
Raseduse kolmandal trimestril antipsühhootiliste ravimitega kokku puutunud vastsündinutel on postnataalse ärajätmise ja / või ekstrapüramidaalsete häirete oht. Mõnel juhul oli neil lastel selliseid sümptomeid nagu söömishäired, erutus, respiratoorse distressi sündroom, unisus, lihaste hüpertensioon, treemor, hüpotensioon. Sümptomite raskusaste oli kerge kuni raske, viimane nõudis intensiivravi ja pikaajalist hospitaliseerimist.
Klosapiin eritub rinnapiima ja mõjutab vastsündinut, seetõttu on ravimi väljakirjutamisel imetamise ajal soovitatav rinnaga toitmine lõpetada.
Mõnedel reproduktiivses eas naistel võib teatud antipsühhootikumidega tekkida amenorröa. Selliste patsientide üleminek klosapiinravile aitab mõnikord menstruaaltsüklit normaliseerida. Sellega seoses soovitatakse naistel viljakuse ajal kasutada usaldusväärseid rasestumisvastaseid meetodeid.
Lapsepõlves kasutamine
Kuna puuduvad usaldusväärsed andmed klosapiini kasutamise efektiivsuse ja ohutuse kohta lastel ja alla 18-aastastel noorukitel, ei kasutata seda ravimit pediaatrias.
Neerufunktsiooni kahjustusega
Raske neeruhaiguse korral on klosapiini määramine vastunäidustatud.
Kerge ja mõõduka neerufunktsiooni häirega patsiente kasutatakse väikese algannusega (esimesel päeval mitte rohkem kui 12,5 mg päevas). Suurema doseerimistäpsuse saavutamiseks on soovitatav kasutada tablette eraldusjoonega annuses 25 mg.
Maksafunktsiooni rikkumiste korral
Klosapiini määramine on vastunäidustatud aktiivse faasi maksahaiguste korral, millega kaasneb iiveldus, anoreksia, kollatõbi, samuti progresseeruvate maksahaiguste ja fulminantse maksapuudulikkuse korral.
Maksahaigusega patsientidel on lubatud kasutada atüüpilisi antipsühhootilisi ravimeid, sealhulgas klosapiini, tingimusel et selle funktsiooni jälgitakse regulaarselt. Kui ravi ajal tekivad maksafunktsiooni häirele viitavad sümptomid, nagu iiveldus, oksendamine, isutus, on koheselt vaja maksafunktsiooni näitajate analüüsi. Nende näitajate kliiniliselt olulise tõusu või kollatõve sümptomite ilmnemisel klosapiinravi lõpetatakse. Ravi on lubatud jätkata, tingimusel et maksa funktsionaalsed parameetrid normaliseeruvad, hoolika meditsiinilise järelevalve all.
Kasutamine eakatel
Eakatel üle 60-aastastel patsientidel tuleb ravimit kasutada ettevaatusega, alustades minimaalsest annusest.
Antipsühhootiliste ravimitega ravitud eakatel dementsusega patsientidel on leitud suurem surmaoht võrreldes nendega, kes seda ei tee. Klosapiini ei soovitata dementsusega seotud käitumishäirete raviks eakatel üle 60-aastastel patsientidel.
Ravimite koostoimed
Farmakodünaamiline koostoime:
- ravimid, mis pärsivad oluliselt luuüdi funktsiooni, pikaajalise toimega antipsühhootikumid (depoo kujul), millel on potentsiaalne müelosupressiivne toime, mida ei saa vajadusel organismist kiiresti eemaldada (näiteks neutropeenia tekkimisel): keelatud on samaaegselt kasutada klosapiiniga;
- etanool, monoamiini oksüdaasi inhibiitorid, kesknärvisüsteemi pärssivad ravimid (anesteesia ravimid, H2-histamiini retseptorite blokaatorid, bensodiasepiinid): klosapiin võib tugevdada nende keskset toimet, nende kombinatsioonide kasutamisel on olnud surmajuhtumeid;
- bensodiasepiinid, muud psühhotroopsed ravimid: samaaegselt klosapiiniga kasutage äärmise ettevaatusega, kuna seda kombinatsiooni saavad (hiljuti saanud) patsiendid suurendavad kokkuvarisemise ohtu, harvadel juhtudel on tõsised, põhjustades südame (hingamisteede) seiskumist; pole teada, kas annuse kohandamine võib takistada sellise peatuse tekkimist;
- liitiumpreparaadid, muud kesknärvisüsteemi tööd mõjutavad ained: võivad suurendada NMS-i tekke riski;
- antikolinergilised, antihüpertensiivsed, hingamisdepressiooniravimid: võivad klosapiiniga avaldada aditiivset toimet, kombinatsioon nõuab ettevaatlikkust;
- norepinefriin, teised a-adrenergilised agonistid: a-adrenergilise blokeeriva toime tõttu on klosapiin võimeline nõrgendama nende hüpertensiivset toimet ja paradoksaalselt muutma epinefriini vasokonstriktorit;
- epilepsiavastased ravimid: klosapiin võib langetada krambiläve, mis võib vajada annuse kohandamist; klosapiini ja valproehappe samaaegsel kasutamisel täheldati raskeid krampe, sealhulgas epilepsiata patsientidel, ja deliiriumi juhtumeid, mis võivad tuleneda ainete farmakodünaamilisest koostoimest, mille mehhanismi pole veel selgitatud;
- ravimid, millel on selgelt väljendunud võime seonduda vereplasma valkudega, näiteks digoksiin ja varfariin: nende plasmakontsentratsiooni suurenemine on võimalik konkurentsivõimelise koostoime tõttu klosapiiniga vereplasma valkude tasemel; vajadusel kohandatakse nende annuseid;
- ravimid, mis põhjustavad QT-intervalli pikenemist või elektrolüütide häireid: samaaegselt klosapiiniga, nagu ka teiste antipsühhootikumidega, tuleb kasutada ettevaatusega.
Farmakokineetiline koostoime
- tsütokroom CYP450 rühma isosüümid (1A2 ja 3A4 ning 2D6): klosapiin on nende substraat, mis vähendab metaboolsete koostoimete riski iga üksiku isoensüümi tasemel; patsiendid, kes saavad ravi mitme ravimiga, millel on afiinsus ühe või mitme sellise isoensüümi suhtes, peavad jälgima klosapiini kontsentratsiooni vereplasmas, kuna klosapiini või sellega samaaegselt kasutatavate ravimite kontsentratsiooni on võimalik suurendada või vähendada. Teoreetiliselt võib klosapiin suurendada fenotiasiini derivaatide, tritsükliliste antidepressantide, 1C klassi arütmiavastaste ravimite plasmakontsentratsiooni, mis seonduvad CYP2D6 isoensüümiga, see võib nõuda nende ravimite annuste vähendamist.
- tsütokroom CYP450 süsteemi isoensüümide inhibiitorid - tsimetidiin (CYP1A2, 2D6, 3A4); erütromütsiin (CYP3A4); klaritromütsiin, asitromütsiin, fluvoksamiin (1A2); perasiin (1A2); tsiprofloksatsiin (1A2); hormonaalsed rasestumisvastased vahendid suukaudseks manustamiseks (1A2, 3A4, 2C19), tsitalopraam, fluoksetiin, venlafaksiin jt: kasutamine klosapiiniga suurtes annustes põhjustab viimase plasmakontsentratsiooni tõusu ja soovimatute reaktsioonide teket;
- tugevad CYP3A4 isoensüümi inhibiitorid / indutseerijad - asooli antimükootilised ravimid, proteaasi inhibiitorid: potentsiaalselt võimelised mõjutama klosapiini plasmakontsentratsiooni, kuid seni pole sellist koostoimet täheldatud;
- kofeiin (isoensüümi CYP1A2 substraat): võib suurendada klosapiini kontsentratsiooni vereplasmas, mille kontsentratsioon pärast kofeiini ärajätmist väheneb poole võrra umbes 5 päevaga; seda on oluline arvestada kohvi või tee tarbimise režiimi muutmisel.
- tsiprofloksatsiin (annuses 250 mg): suurendas klosapiini ja N-desmetüülklosapiini plasmakontsentratsiooni;
- norfloksatsiin, enoksatsiin: koostoimeid klosapiiniga on esinenud;
- tsütokroom P450 süsteemi CYP3A4 isoensüümi indutseerijad (karbamasepiin, rifampitsiin): võivad vähendada klosapiini plasmakontsentratsiooni; karbamasepiini kaotamine tõstis klosapiini taset;
- fenütoiin: vähendab klosapiini kontsentratsiooni vereplasmas, vähendades varem efektiivse annuse toimet;
- tubakasuitsu komponendid (isoensüümi CYP1A2 indutseerijad): suitsetamise järsu lõpetamise korral on raske suitsetajatel suurendada klosapiini plasmakontsentratsiooni ja selle tagajärjel suurendada selle kõrvaltoimete raskust;
- omeprasool (isoensüümi CYP1A2 ja CYP3A4 indutseerija ning isoensüümi CYP2C19 inhibiitor), pantoprasool, lansoprasooli ja paroksetiini kombinatsioon: soodustavad klosapiini taseme tõusu vereplasmas.
Analoogid
Klosapiini analoogid on: Amisulpriid, Aripiprasool, Ziprasidoon, Kvetiapiin, Sertindool, Risperidoon, Olansapiin.
Ladustamistingimused
Hoida jahedas, kuivas ja lastele kättesaamatus kohas.
Apteekidest väljastamise tingimused
Välja antud retsepti alusel.
Klosapiini ülevaated
Klosapiini kohta on enamasti positiivseid ülevaateid andnud nii arstid kui ka patsiendid, kes väidavad, et selle kasutamine on hea ravitoime ja vähesed kõrvaltoimed, eriti ekstrapüramidaalsed häired. Ravimi võtmisel on kõige sagedamini kirjeldatud kõrvaltoimed rõhu järsk langus, unisus, hüpersalivatsioon.
Klosapiini hind apteekides
Klosapiini hind on praegu teadmata, kuna ravim pole müügil.

Maria Kulkes Meditsiiniajakirjanik Autori kohta
Haridus: esimene Moskva Riiklik Meditsiiniülikool, mis on nimetatud I. M. Sechenov, eriala "Üldmeditsiin".
Teave narkootikumide kohta on üldistatud, esitatud ainult teavitamise eesmärgil ega asenda ametlikke juhiseid. Eneseravimine on tervisele ohtlik!