- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Viimati modifitseeritud 2025-11-02 20:14.
Hemorroidide desarteriseerimine: ülevaated, operatsiooni olemus, operatsioonieelne ja -järgne periood
Artikli sisu:
- Hemorroidide desarteriseerimine - mis see on
- Koolitus
- Operatsiooni edenemine
- Operatsioonijärgne periood
- Sisemiste hemorroidide kallinemise tagajärjed
- Meetodi eelised ja puudused
- Video
Hemorroidide desarteriseerimine on üks minimaalselt invasiivseid sekkumisi ulatuslike invasiivsete operatsioonide vältimiseks. Reeglina on hemorroidide hilisemates staadiumides vajalik kirurgiline sekkumine. Patsiendid ei soovi sageli sellega nõustuda, juba nii keeruka protseduuri väljavaade hirmutab neid. Kuid kaasaegse meditsiini ja proktoloogia vahendid suudavad probleemi lahendada minimaalse koekahjustusega.
Hemorroidide desarteriseerimine - mis see on
Termin "hemorroidide kallinemine" tähendab hemorroididele verega varustavate anumate kirurgilist õmblemist. Meetodi sisuks on arteriaalse sissevoolu vähendamine ja selle tagajärjel - venoosne ülekoormus hemorroidipõimikus. Arterite õmblemisel ei täitu veenid enam, verevool normaliseerub. Samal ajal ei häirita pärasoole verevarustust - manipuleerimine on väga valikuline, arst otsib soovitud arteri suure täpsusega ja õmbleb selle. Limaskesta trofismi pakkuvad laevad jäävad puutumatuks. Umbes nädala pärast hakkavad sõlmed kuivama, nende iseseisev tagasilükkamine.

HAL RAR meetod tagab hemorroidide täieliku ravi 90% juhtudest
Protseduur hõlmab plastilisi manipulatsioone, nii et kirurgilise sekkumise välised jäljed on nähtamatud. Desarteriseerimist iseloomustab kiire taastumisperiood (taastumine) - vereringe täielik normaliseerimine toimub kaks nädalat pärast operatsiooni.
Operatsioon töötati välja 1995. aastal ja on sellest ajast peale märgatavalt paranenud nii riistvara kui ka täitmismeetodi osas. Nüüd peavad spetsialistid kinni HAL RAR-tehnoloogiast. See lühend tähistab hemorroidarterite ligeerimist pärasoole päraku parandamisega. Kontseptsioon hõlmab mitte ainult arterite õmblemist spetsiaalse ligatuuriga, vaid ka järgnevat transanaalset mukopeksiat - rippuva limaskesta õmblust ja selle edasise fikseerimisega üles tõmbamist.
Kui varem arvati, et kallinemine on efektiivne ainult haiguse 2. ja vahel ka 3. staadiumis, siis tänu uuendatud metoodikale alluvad ka 3. ja 4. staadiumiga patsiendid. Meetod võimaldab teil haigusest vabaneda ühe operatsiooniga ja patsiendi haiglas viibimine pole tavaliselt vajalik.
Koolitus
Operatsioonieelsel perioodil läbib patsient kohustusliku uuringu EKG vormis, vereanalüüs, ülevaatlik röntgen- või kontrastangiograafia on võimalik. Enne manipuleerimist on vere hüübimist mõjutavate ravimite võtmine keelatud.
Päev enne sekkumist piirdub patsiendi toitumine kergete puljongidega. Operatsioonipäeval ei tarbita toitu. Tühjendage kindlasti lahtistite või puhastava klistiiriga.
Operatsiooni edenemine
Kirurgilise sekkumise etapid on järgmised:
- Anestesioloog värvib patsiendi. Kasutada võib nii spinaalanesteesiat kui ka intravenoosset anesteesiat.
- Kirurg teostab operatsioonivälja kohustuslikku töötlemist.
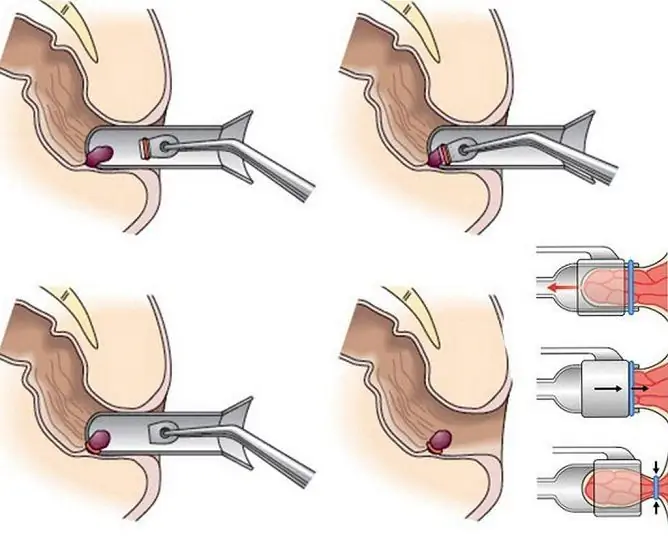
- Modifitseeritud anoskoop koos Doppleri sondiga sisestatakse pärakusse. See väike seade hõivab hemorroidarterite vähimatki pulsatsiooni ja kuvab seda mitmes pildistamisrežiimis. Kirurg suudab nüüd kandesooned täpselt tuvastada.
- Anoskoobi otsas on nõela jaoks auk. Sinna sisestatakse ligatuuriga nõel, mille abil arterid ligeeritakse, alustades ülemisest pärasoole arterist. See etapp võtab keskmiselt 30 minutit kuni tund, sõltuvalt ligeeritavate anumate arvust.
- Pärast seda uurib arst pärasoole limaskesta vajunud epiteeli, prolapside ja mitmesuguste defektide olemasolu suhtes, mis võivad ilmneda pärast hemorroidide kokkuvarisemist. Ta teostab mukopeksiat, õmbeldes üleulatuva limaskesta seintele. Lisaks saab läbi viia limaskesta - tõmmates seda üles pärast mukopeksia ilmnenud voldikute sirgendamist. Sellega lõpetatakse operatiivsed manipulatsioonid.
Operatsioonijärgne periood
Nüüd läheb patsient operatsioonijärgsesse perioodi. Mitu tundi on ta arstide järelevalve all. See on vajalik võimalike komplikatsioonide seisundi jälgimiseks - õmbluste lahknemine, verejooks. Patsient saab arstilt soovitusi edasise eluviisi kohta, määratakse antibiootikumravi ja õrn dieet.
Hoolimata asjaolust, et hemorroidide transanaalne kallutamine viitab 3. keerukuse astme kirurgilistele protseduuridele, ulatub sellise ravi efektiivsus isegi hemorroidide 3. ja 4. staadiumiga patsientidel 90% -ni ning varajase ravi korral on see peaaegu absoluutne.
Sisemiste hemorroidide kallinemise tagajärjed
Pärast operatsiooni võib patsient samal päeval koju naasta, kuid ta peaks järgima soovitusi, eriti hoolikalt dieediga seotud soovitusi. Ei ole soovitatav süüa töötlemata ja karedat toitu, samuti vürtsikat. Dieet ei sisalda alkoholi. Kõigi igapäevaste söögikordade ajal peaksite jooma kokku kuni kolm liitrit vett. Kaks nädalat pärast sekkumist on keelatud:
- kehaline aktiivsus (jooksmine, raskuste tõstmine, seks). Keha alaosa vereringe parandamiseks tuleks säilitada minimaalne aktiivsus mõõduka treeningu vormis, soovitatav on ka rahulik jalutuskäik;
- termilised protseduurid - saun, kuum vann, vann, kuna seal on tugev vasodilatatsioon, mis võib põhjustada verejooksu ja haava pinna kahjustusi;
- manipulatsioonid tööpiirkonnas - ärge pange klistiiri ega rektaalseid ravimküünlaid. Kui teil on ebamugavusi, peate konsulteerima oma arstiga.
Patsient peaks kuulama oma heaolu ja suhtuma taastumisperioodi vastutustundlikult. Ta peaks jälgima väljaheidete seisundit - selle värvi, konsistentsi. Selle eesmärk on vältida rektaalse verejooksu tekkimist. Kui teil on dieedi ajal raske väljaheide, võib arst välja kirjutada kerged lahtistid.
Kuivade hemorroidide taastumisperioodi ja spontaanse tagasilükkamise perioodi lõpus võib läbi viia teise uuringu, mille järel ei kehtestata elustiili ja tegevuste suhtes piiranguid.
Meetodi eelised ja puudused
Positiivsed ülevaated hemorroidide kallinemise kohta märgivad operatsiooni valutust, selle kiirust, õõnsuse ulatusliku sekkumise puudumist ja kiiret naasmist tavapärasesse ellu. Samuti on operatsiooni kasuks positiivsed tõendid:
- hemorroidide isegi kaugelearenenud staadiumide edukas ravi;
- armideta paranemine - invasiivsete meetodite teadaolev puudus on operatsioonijärgse armi tõttu pärasoole iseloomulik stenoos (kitsenemine). See võib muutuda soole obstruktsiooniks. HAL RARil seda puudust pole;
- minimaalne tagasilanguse tõenäosus;
- efektiivsuse näitaja - umbes 90%;
- võime valida valu leevendamise meetodit;
- ambulatoorne protseduur, mis viiakse läbi ilma haiglaravita;
- koos hemorroididega ravib kirurg samaaegselt ühe operatsiooni käigus päraku pärakulõhesid ja fistuleid.
Desarteriseerimine on vastunäidustatud südame isheemiatõve, südamepuudulikkuse, raske arteriaalse hüpertensiooniga patsientidel. Kuid vajadusel saab need seisundid peaaegu alati ravimitega peatada.
Operatsiooni ei tohiks teha raseduse ja imetamise ajal. Operatsiooni kliinilised vastunäidustused on:
- hemorroidide tromboos;
- paraproktiit;
- pärasoole mädased fistulid.
Selle meetodi puuduseks on selle suhteliselt kõrge hind. Mitte iga kliinik ei tee sellist operatsiooni, kuna vaja on kallist seadet. Lisaks on vähesel arvul kirurgidel piisav kvalifikatsioon ja oskused 3. keerukuse astme operatsioonide läbiviimiseks.
Video
Pakume artikli teemal video vaatamiseks.

Nikita Gaidukov Autori kohta
Haridus: arstiteaduskonna nr 1 4. aasta üliõpilane, spetsialiseerunud üldmeditsiinile, Vinnitsa Riiklik Meditsiiniülikool. N. I. Pirogov.
Töökogemus: Tyachivi regionaalhaigla nr 1 kardioloogiaosakonna õde, geneetik / molekulaarbioloog VNMU Polümeraasi ahelreaktsioonilaboris N. I. Pirogov.
Kas leidsite tekstist vea? Valige see ja vajutage Ctrl + Enter.