- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Viimati modifitseeritud 2025-11-02 20:14.
Laste bronhiaalastma
Artikli sisu:
- Põhjused ja riskitegurid
- Haiguse vormid
- Laste bronhiaalastma sümptomid
- Diagnostika
- Laste bronhiaalastma ravi
- Võimalikud tagajärjed ja tüsistused
- Prognoos
- Laste bronhiaalastma ennetamine
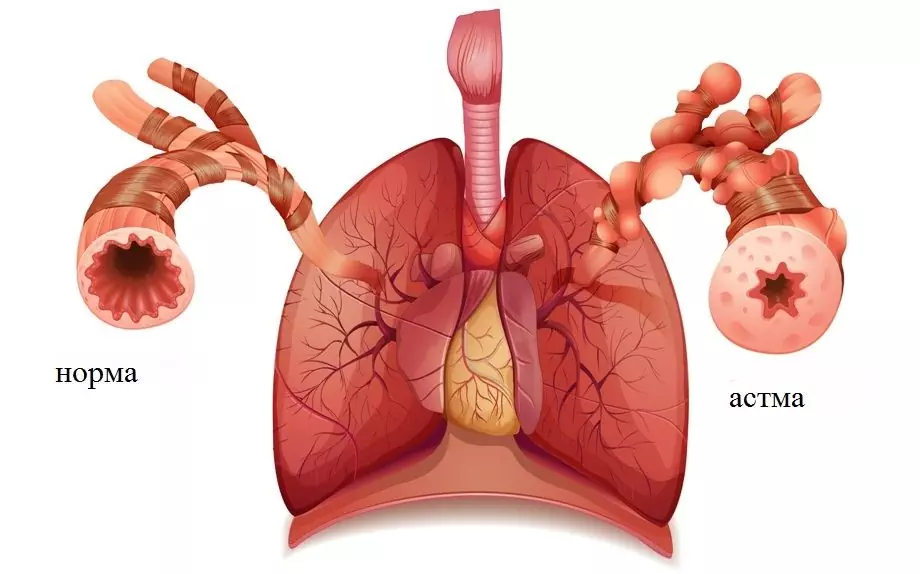
Laste bronhiaalastma on hingamisteede krooniline haigus, mis on seotud bronhide hüperreaktiivsusega, see tähendab nende suurenenud tundlikkusega ärritavate ainete suhtes. Haigus on laialt levinud: statistika kohaselt kannatab selle all umbes 7% lastest. Haigus võib avalduda igas vanuses ja igas soos lastel, kuid sagedamini esineb 2-10-aastastel poistel.

Bronhiaalastma on laste seas tavaline krooniline haigus
Lapse bronhiaalastma peamiseks kliiniliseks tunnuseks on korduvad õhupuuduse või lämbumise rünnakud, mis on põhjustatud laialdasest pöörduvast bronhide obstruktsioonist, mis on seotud bronhospasmiga, lima hüperekretsiooni ja limaskesta tursega.
Viimastel aastatel on bronhiaalastma esinemissagedus lastel suurenenud kõikjal, kuid eriti majanduslikult arenenud riikides. Eksperdid selgitavad seda sellega, et igal aastal kasutatakse üha rohkem kunstlikke materjale, kodukeemiat, tööstuslikke toiduaineid, mis sisaldavad suurt hulka allergeene. Tuleb meeles pidada, et haigus jääb sageli diagnoosimata, kuna seda võib varjata teiste hingamissüsteemi patoloogiatena ja ennekõike kroonilise obstruktiivse kopsuhaiguse (KOK) ägenemisena.
Põhjused ja riskitegurid
Laste bronhiaalastma tekkimise riskifaktorid on:
- pärilik eelsoodumus;
- pidev kokkupuude allergeenidega (kodutolmulestade jääkained, hallituse eosed, õietolm, kuivanud uriini ja sülje valgud, kõõm ja lemmikloomade juuksed, linnu kohevus, toiduallergeenid, prussakade allergeenid);
- kasutatud suits (tubakasuitsu sissehingamine).
Provokaatorid (käivitajad), mis mõjutavad põletikulist bronhide limaskesta ja põhjustavad lastel bronhiaalastma rünnaku arengut, on:
- ägedad hingamisteede viirusnakkused;
- õhusaasteained nagu väävel või lämmastikoksiid;
- β-blokaatorid;
- mittesteroidsed põletikuvastased ravimid (aspiriin, analgin, paratsetamool, Nurofen jne);
- teravad lõhnad;
- märkimisväärne füüsiline aktiivsus;
- sinusiit;
- külma õhu sissehingamine;
- gastroösofageaalne refluks.

Laste bronhiaalastma tekkimise riskifaktorid
Laste bronhiaalastma teke algab kroonilise põletiku erivormi tekkimisega bronhides, mis muutub nende hüperreaktiivsuse põhjuseks, see tähendab suurenenud tundlikkus mittespetsiifiliste ärritajate mõju suhtes. Selle põletiku patogeneesis on juhtiv roll lümfotsüütidel, nuumrakkudel ja eosinofiilidel - immuunsüsteemi rakkudel.
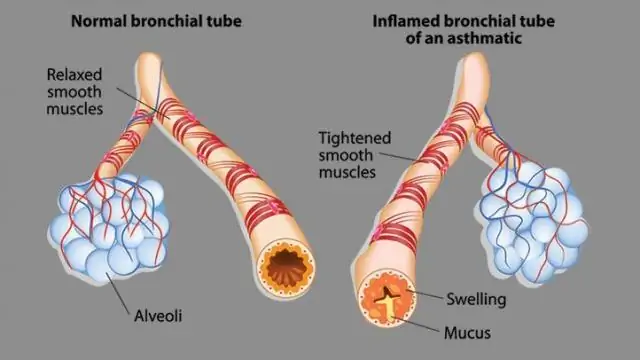
Hüperreaktiivsed põletikulised bronhid reageerivad vallandavatele teguritele lima hüpersekretsiooni, bronhide silelihaste spasmi, tursete ja limaskesta infiltreerumisega. Kõik see viib obstruktiivse respiratoorse sündroomi tekkeni, mis kliiniliselt avaldub lämbumise või õhupuuduse rünnakuna.
Haiguse vormid
Vastavalt etioloogiale võib laste bronhiaalastma olla:
- allergiline;
- mitteallergiline;
- segatud;
- täpsustamata.
Erivormina eristavad arstid aspiriini bronhiaalastmat. Tema jaoks on vallandavaks teguriks lapse mittesteroidsete põletikuvastaste ravimite tarbimine. Sageli komplitseerib seda astma staatuse areng.
Sõltuvalt raskusastmest on lastel bronhiaalastma kliinilist kulgu mitut tüüpi:
- Kerge episoodiline. Rünnakud toimuvad vähem kui üks kord nädalas. Interiktaalsel perioodil ei esine lapsel bronhiaalastma märke, kopsufunktsioon ei ole kahjustatud.
- Valgus püsiv. Rünnakud toimuvad sagedamini kui üks kord nädalas, kuid mitte iga päev. Ägenemise ajal on lapse uni häiritud, tavaline päevane aktiivsus halveneb. Spiromeetria näitajad on normaalsed.
- Keskmiselt raske. Lämbumishooge esineb peaaegu iga päev. Seetõttu on laste aktiivsus ja uni oluliselt mõjutatud. Oma seisundi parandamiseks vajavad nad igapäevaselt sissehingatavate β-antagonistide kasutamist. Spiromeetria näitajaid vähendatakse 20-40% vanusenormist.
- Raske. Astmahooge esineb mitu korda päevas, sageli öösel. Sagedased ägenemised põhjustavad lapse psühhomotoorse arengu halvenemist. Hingamisfunktsiooni näitajaid vähendatakse rohkem kui 40% vanusenormist.

Hingamisteede seisund bronhiaalastma korral
Laste bronhiaalastma sümptomid
Lämbumine või õhupuudus võib bronhiaalastmaga lastel ilmneda igal ajal päeval, kuid kõige sagedamini öösel. Laste bronhiaalastma peamised sümptomid:
- väljahingatava düspnoe (väljahingamise raskused) või lämbumise rünnak;
- ebaproduktiivne köha kleepuva, raskesti eraldatava röga korral;
- kardiopalmus;
- vilisev kuiv (surisev) vilistav hingamine, mis intensiivistub sissehingamise hetkel; neid ei kuule mitte ainult auskultatsiooni ajal, vaid ka eemalt ja seetõttu nimetatakse neid ka kaugeks vilistavaks hingamiseks;
- kastiga löökpilliheli, mille väljanägemist seletatakse kopsukoe hüperõhulisusega.

Mitteproduktiivne köha ja õhupuudus - lapse bronhiaalastma sümptomid
Laste bronhiaalastma sümptomid raske rünnaku ajal muutuvad:
- hingamishelide hulk väheneb;
- ilmub ja suureneb naha ja limaskestade tsüanoos;
- paradoksaalne pulss (pulsilainete arvu suurenemine väljahingamise ajal ja märkimisväärne vähenemine kuni täieliku kadumiseni sissehingamise ajal);
- osalemine abilihaste hingamisaktis;
- sundasendi võtmine (istumine, käte toetamine voodile, tooli seljatoele või põlvedele).
Lastel eelneb bronhiaalastma rünnaku tekkele sageli eelkäijate periood (kuiv köha, ninakinnisus, peavalu, ärevus, unehäired). Rünnak kestab mitu minutit kuni mitu päeva.
Kui lapsel jätkub bronhiaalastmahoog rohkem kui kuus tundi järjest, loetakse seda seisundit astma astmaks.
Pärast laste bronhiaalastma rünnaku lahenemist jätab paks ja viskoosne röga, mis hõlbustab hingamist. Tahhükardia asendatakse bradükardiaga. Vererõhk langeb. Laps muutub pidurdatuks, loidaks, keskkonna suhtes ükskõikseks ja jääb sageli sügavalt magama.
Interiktaalsetes perioodides võivad bronhiaalastma põevad lapsed end üsna rahuldavalt tunda.
Diagnostika
Laste bronhiaalastma õigeks diagnoosimiseks on vaja arvestada allergilise anamneesi, laboratoorsete, füüsiliste ja instrumentaalsete uuringute andmeid.
Laste bronhiaalastma kahtlusega laboratoorsed uurimismeetodid hõlmavad järgmist:
- üldine vereanalüüs (sageli tuvastatakse eosinofiilia);
- röga mikroskoopia (Charcot-Leideni kristallid, Kurshmani spiraalid, märkimisväärne kogus epiteeli ja eosinofiile);
- arteriaalse vere gaasilise koostise uuring.
Laste bronhiaalastma diagnoosimine hõlmab mitmeid spetsiaalseid uuringuid:
- kopsufunktsiooni testid (spiromeetria);
- nahatestide seadmine põhjuslike allergeenide tuvastamiseks;
- bronhide hüperaktiivsuse tuvastamine (provotseerivad testid kahtlustatava allergeeni, kehalise aktiivsuse, külma õhu, hüpertoonilise naatriumkloriidi lahuse, atsetüülkoliini, histamiini) abil;
- rindkere röntgen;
- bronhoskoopia (äärmiselt harva).

Spiromeetria võimaldab teil uurida kopsufunktsiooni, kui lastel kahtlustatakse bronhiaalastmat
Diferentsiaaldiagnoosimine on vajalik järgmistel tingimustel:
- bronhide võõrkehad;
- bronhogeensed tsüstid;
- trahheo- ja bronhomaalia;
- obstruktiivne bronhiit;
- bronhioliidi hävitamine;
- tsüstiline fibroos;
- larüngospasm;
- äge hingamisteede viirusnakkus.
Laste bronhiaalastma ravi
Laste bronhiaalastma peamised ravivaldkonnad on:
- bronhiaalastma ägenemist põhjustavate tegurite kindlakstegemine ja päästikute kontakti kõrvaldamine või piiramine;
- põhiline hüpoallergiline dieet;
- ravimiteraapia;
- mittemeditsiiniline taastusravi.
Laste bronhiaalastma ravimit kasutatakse järgmiste ravimite rühmade abil:
- bronhodilataatorid (adrenergiliste retseptorite stimulandid, metüülksantiinid, antikolinergilised ained);
- glükokortikoidid;
- nuumrakkude membraanide stabilisaatorid;
- leukotrieeni inhibiitorid.

Sümptomaatilised ravimid võivad bronhospasmi kiiresti peatada
Bronhiaalastma ägenemiste vältimiseks määratakse lastele põhiravim. Selle skeemi määrab suuresti haiguse kulgu raskusaste:
- kerge vahelduv astma - vajadusel lühitoimelised bronhodilataatorid (β-adrenergilised agonistid), kuid mitte sagedamini kui 3 korda nädalas;
- kerge püsiv astma - igapäevane kromaliinnaatrium või sissehingatavad glükokortikoidid pluss pikatoimelised bronhodilataatorid, vajadusel lühitoimelised bronhodilataatorid, kuid mitte sagedamini 3-4 korda päevas;
- mõõdukas astma - glükokortikoidide igapäevane sissehingamine annuses kuni 2000 mcg, pikaajalise toimega bronhodilataatorid; vajadusel saab kasutada lühitoimelisi bronhodilataatoreid (mitte rohkem kui 3-4 korda päevas);
- raske astma - glükokortikoidide igapäevane sissehingamine (vajadusel võib neid välja kirjutada lühikese ravikuuri ajal tablettide või süstide kujul), pikatoimelised bronhodilataatorid; rünnaku leevendamiseks - lühitoimelised bronhodilataatorid.
Laste bronhiaalastma rünnaku ravi hõlmab järgmist:
- hapnikravi;
- β-adrenomimeetikumide (salbutamool) sissehingamine;
- epinefriinvesinikkloriid subkutaanselt;
- Eufilliin intravenoosselt;
- glükokortikoidid sees.
Haiglaravi näidustused on järgmised:
- patsient kuulub kõrge suremusrühma;
- ravi ebaefektiivsus;
- astma staatuse areng;
- tugev ägenemine (sunnitud väljahingamise maht 1 sekundiga on alla 60% vanusenormist).
Laste bronhiaalastma ravimisel on oluline tuvastada ja kõrvaldada allergeen, mis on vallandav tegur. Selleks on sageli vaja muuta lapse toitumist ja elustiili (hüpoallergeenne dieet, hüpoallergiline elu, elukoha muutus, lemmikloomaga lahutamine). Lisaks võib lastele välja kirjutada pikaajalisi antihistamiine.

Lapse bronhiaalastma efektiivseks raviks on oluline kindlaks teha allergeen ja see kõrvaldada
Kui allergeen on teada, kuid sellega kokkupuutest on ühel või teisel põhjusel võimatu lahti saada, siis on ette nähtud spetsiifiline immunoteraapia. See meetod põhineb allergeeni järk-järgult suurenevate annuste patsiendil (parenteraalselt, suu kaudu või keelealuselt) tutvustamisel, mis vähendab keha tundlikkust selle suhtes, see tähendab hüposensibiliseerimine.
Remissiooni perioodil näidatakse bronhiaalastmaga lastele füsioteraapiat:
- speleoteraapia;
- hingamisharjutused;
- punktmassaaž;
- rindkere massaaž;
- vesiravi;
- ultrafonoforees;
- elektroforees;
- magnetoteraapia;
- UHF-ravi;
- induktotermia;
- aeroionoteraapia.
Võimalikud tagajärjed ja tüsistused
Bronhiaalastma peamised tüsistused on:
- astmaatiline seisund;
- pneumotooraks;
- kopsu süda.
Raske haigusvormi all kannatavatel lastel võib glükokortikoidraviga kaasneda mitmete kõrvaltoimete tekkimine:
- vee ja elektrolüütide tasakaalu rikkumine koos turse võimaliku ilmnemisega;
- vererõhu tõus;
- kaltsiumi suurenenud eritumine kehast, millega kaasneb luukoe suurenenud haprus;
- vere glükoosisisalduse suurenemine kuni steroidse diabeedi moodustumiseni;
- maohaavandi ja kaksteistsõrmiksoole haavandi esinemise ja ägenemise suurenenud risk;
- kudede regeneratiivse võime vähenemine;
- vere hüübimise suurenemine, mis suurendab tromboosiriski;
- vähenenud vastupanuvõime nakkustele;
- rasvumine;
- kuu nägu;
- neuroloogilised häired.
Prognoos
Bronhiaalastmaga laste elu prognoos on üldiselt soodne. Pärast puberteeti peatuvad bronhiaalastma rünnakud 20-40% lastest. Ülejäänud haigus püsib kogu elu. Surmarisk lämbumisrünnaku ajal suureneb järgmistel juhtudel:
- anamneesis üle kolme hospitaliseerimise aastas;
- anamneesis haiglaravi intensiivravi osakonnas;
- on esinenud mehaanilist ventilatsiooni (kunstlik kopsuventilatsioon);
- bronhiaalastma rünnakuga kaasnes vähemalt üks kord teadvuse kaotus.
Laste bronhiaalastma ennetamine
Laste bronhiaalastma ennetamise olulisust ei saa üle hinnata. See sisaldab:
- rinnaga toitmine esimesel eluaastal;
- täiendavate toitude järkjärguline kasutuselevõtt rangelt vastavalt lapse vanusele;
- hingamisteede haiguste õigeaegne aktiivne ravi;
- kodu puhtana hoidmine (märgpuhastus, vaipade ja pehmete mänguasjade tagasilükkamine);
- lemmikloomade pidamisest keeldumine (võimaluse korral hügieenieeskirjade hoolikas järgimine);
- takistada lastel tubakasuitsu sisse hingata (kasutatud suits);
- regulaarne sport;
- aastane puhkus mere ääres või mägedes.
Artikliga seotud YouTube'i video:

Elena Minkina Arst anestesioloog-reanimatoloog Autori kohta
Haridus: lõpetanud Taškendi Riikliku Meditsiiniinstituudi, spetsialiseerudes üldmeditsiinile 1991. aastal. Korduvalt läbinud täienduskursused.
Töökogemus: linna sünnituskompleksi anestesioloog-elustaja, hemodialüüsi osakonna elustaja.
Teave on üldistatud ja esitatud ainult teavitamise eesmärgil. Esimeste haigusnähtude korral pöörduge arsti poole. Eneseravimine on tervisele ohtlik!