- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Viimati modifitseeritud 2025-11-02 20:14.
Follikulaarne munasarja tsüst
Artikli sisu:
- Follikulaarse munasarja tsüsti põhjused ja riskifaktorid
- Haiguse vormid
- Munasarja follikulaarse tsüsti sümptomid
- Diagnostika
- Munasarjade follikulaarse tsüsti ravi
- Võimalikud tüsistused ja tagajärjed
- Prognoos
- Ärahoidmine
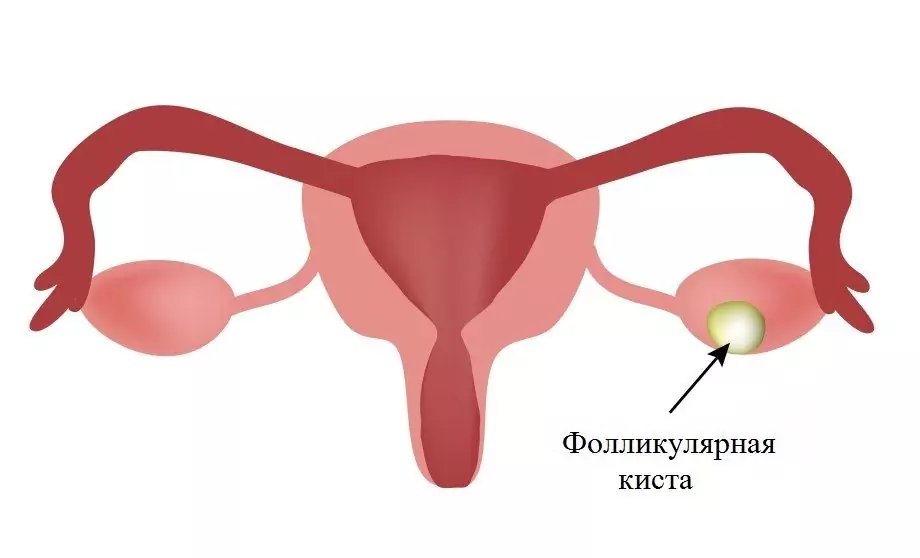
Munasarja follikulaarne tsüst (funktsionaalne tsüst, retentsioonitsüst) on munasarjakoe healoomuline moodustumine, mis moodustub ovuleerimata folliikulist.

Munasarjade folliikulite tsüsti moodustumise peamine põhjus on neuroendokriinsed häired
Folliikulite küpsemise protsess (follikulogenees) algab emakasisese arengu sünnituseelsel perioodil (periood sigoodi moodustumise hetkest kuni 40. nädalani) ja lõpeb pärast menopausi algust. Iga folliikul koosneb munarakust, mida ümbritseb epiteelirakkude kiht ja kaks sidekoe kihti. Osa folliikulitest läbib kõik küpsemise etapid ja osaleb ovulatsioonis, ülejäänud folliikulid surevad apoptoosi tagajärjel. Ovulatsiooni alguses puruneb suurim ja küpsim folliikul, nii et küps muna vabaneb sellest, millele järgneb liikumine munajuhasse. Pärast ovulatsiooni moodustub folliikulist kollaskeha, mis toodab progesterooni. Progesteroon takistab endomeetriumi funktsionaalse kihi enneaegset tagasilükkamist ja menstruatsiooni algust. Kui muna ei ole viljastunud,kollane keha lakkab töötamast, progesterooni tase väheneb ja menstruatsioon algab. Kui see protsess on häiritud, ei lahku muna folliikulist, selles koguneb folliikulivedelik, mille tõttu folliikuli suurus suureneb, muutudes tsüstiks, selle sees olev muna sureb. Folliikulaarse munasarja tsüsti suurendamise käigus muutuvad selle seinad õhemaks, mis on tingitud rakkude atroofiast.
Väikesed follikulaarsed tsüstid reeglina ei avaldu milleski ja neid saab diagnoosimisel tuvastada muul põhjusel. Kui tsüsti suurus on 5 cm või rohkem, tekib patsiendil niudepiirkonnas ebamugavustunne. Lisaks võivad suured folliikulite munasarjade tsüstid põhjustada menstruaaltsükli häireid ja häirida rasestumist. See on tingitud asjaolust, et tsüsti pinnal tekivad östrogeenid, mis aitavad kaasa ka emaka keha sisemise limaskesta levikule, mis võib põhjustada menstruatsioonidevahelist verejooksu. Munasarja follikulaarse tsüsti pahaloomulise kasvaja oht, see tähendab selle muundumine healoomulisest moodustumisest pahaloomuliseks, on minimaalne.
Kõige sagedamini diagnoositakse folliikulite munasarjade tsüst reproduktiivses eas naistel (18-45-aastased), harvemini premenopausi ajal ja mõnel juhul võib see olla kaasasündinud. Tüdrukutel eelpuberteediperioodil võib follikulaarse munasarja tsüsti moodustumist seostada enneaegse arenguga.
Kõigi munasarjade tsüstide üldises struktuuris leitakse kõige sagedamini follikulaarseid tsüste (umbes 80% juhtudest). Follikulaarse tsüsti lokaliseerimine on ühepoolne. Neoplasm saab ise lahendada järgmise menstruatsiooni alguseks või mitme menstruaaltsükli jooksul, mis on tingitud hormonaalse tausta ja / või naise psühho-emotsionaalse seisundi normaliseerumisest.
Follikulaarse munasarja tsüsti põhjused ja riskifaktorid
Munasarja follikulaarse tsüsti peamine põhjus on neuroendokriinsed häired, mis aitavad kaasa anovulatoorse (ühefaasilise) menstruaaltsükli arengule. Riskitegurite hulka kuuluvad:
- füüsiline ja psühho-emotsionaalne ülepinge;
- nakkuslikud ja põletikulised protsessid kehas;
- endokriinsed häired;
- sugulisel teel levivad nakkused;
- meditsiiniline abort;
- rasestumisvastaste ravimite kontrollimatu tarbimine;
- viljatusravi (ovulatsiooni hüperstimulatsioon);
- hormonaalse taseme muutused (puberteet, hormoone sisaldavate ravimite võtmine, menopaus).

Hormonaalse taseme muutused menopausi ajal võivad põhjustada folliikulite munasarjade tsüstide arengut
Folliikulaarse munasarja tsüsti kaasasündinud vorm esineb reeglina rase naise östrogeeni mõju all arenevale lootele.
Haiguse vormid
Sõltuvalt kursuse omadustest jagunevad follikulaarsed munasarjatsüstid järgmiselt:
- retentsioon, mida iseloomustab sõltumatu lahutus;
- püsiv, mille korral regressiooni nähud puuduvad mitu kuud;
- korduv, see tähendab, moodustub korduvalt.
Lisaks võivad munasarjade follikulaarsed tsüstid olla kaasasündinud ja omandatud.
Tüsistuste olemasolu - tüsistusteta ja keeruline.
Munasarja follikulaarse tsüsti sümptomid
Follikulaarse munasarja tsüstiga kliiniline pilt sõltub tsüsti hormonaalsest aktiivsusest, samuti patsiendi samaaegse patoloogia olemasolust (endometrioos, adnexiit, emaka müoom jne). Väikese folliikulise munasarja tsüsti (kuni 5 cm) korral, mis ei tooda aktiivselt hormoone, võivad haiguse kliinilised ilmingud puududa. Sellised follikulaarsed munasarjade tsüstid on juhuslik leid tavapärase ennetava uuringu käigus või mõne muu patoloogia diagnoosimisel.
Suure follikulaarse munasarja tsüsti sümptomid:
- valu alakõhus patoloogiast, mis ilmub menstruaaltsükli teises pooles ja intensiivistub seksuaalvahekorra, äkiliste liikumiste, füüsilise koormuse korral;
- raskustunne, ebamugavustunne kubeme piirkonnas (paremal või vasakul, sõltuvalt sellest, millises munasarjas on follikulaarne tsüst tekkinud);
- basaaltemperatuur 36,8 ° C ja madalam menstruaaltsükli teisel poolel;
- napp intermenstruaalne tupevoolus;
- verine eritis suguelunditest pärast vahekorda;
- ebaregulaarne menstruaaltsükkel;
- liiga pikk ja raske menstruatsioon;
- ebaõnnestunud katsed rasestuda mitme tsükli jooksul.

Ebaregulaarne menstruaaltsükkel, vähesed perioodid võivad viidata follikulaarse munasarja tsüstile
Diagnostika
Folliikulite munasarjade tsüstide diagnoosimisel kogutakse kaebusi ja anamneesi ning uuringut, sealhulgas:
- günekoloogiline uuring (bimanuaalse uuringu korral on emaka küljel ja ees tunda ümarat, liikuvat, kergelt valulikku neoplasmi);
- suguhormoonide vereanalüüs (luteiniseeriv hormoon, folliikuleid stimuleeriv hormoon, östradiool, progesteroon);
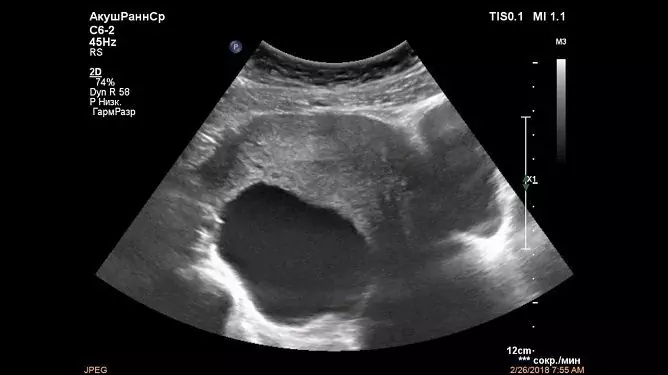
- vaagnaelundite ultraheli diagnostika (leitakse sfääriline ühekambriline tsüst, mis on täidetud homogeense sisuga, suurusega 3-8 cm ja mõnikord ka rohkem);
- väikese vaagna veresoonte doppleromeetria (perifeerias on aeglustunud verevooluga alad).
Mõnel juhul võib vaja minna diagnostilist laparoskoopiat.

Follikulaarne munasarja tsüst on ultrahelis selgelt nähtav
Vajalik on diferentsiaaldiagnoos koos munasarjade tsüstoomiga, emakaväline rasedus, munasarja pahaloomuline kasvaja, urogenitaalsüsteemi põletikulised haigused, äge apenditsiit.
Munasarjade follikulaarse tsüsti ravi
Väikesed folliikulite munasarjade tsüstid tavaliselt ravi ei vaja. Sellised tsüstid lahenevad tavaliselt iseseisvalt mitme menstruaaltsükli jooksul, põhjustamata negatiivseid tagajärgi.
Kui leitakse suurem munasarja follikulaarne tsüst, mis tüsistuste osas muret ei valmista, on ootuspärane taktika sageli õigustatud. Patsienti jälgitakse kaks kuud ultraheliuuringuga, et jälgida munasarja follikulaarse tsüsti seisundit. Kui sel perioodil pole positiivset dünaamikat, on ette nähtud konservatiivne ravi.
Munasarjade folliikulite tsüstide ravimiteraapia hõlmab põletikuvastaste ravimite võtmist ja hormonaalset korrektsiooni suukaudsete rasestumisvastaste vahendite abil. Munasarja follikulaarse tsüsti korduva vormi pöördelise arengu kiirendamiseks on näidatud füsioterapeutilised protseduurid: elektroforees, fonoforees, amplipulse ravi, püsiva või vahelduva madalsagedusliku magnetväljaga ravitoimed, hapnikravi.

Munasarjade folliikulite tsüstide raviks võib välja kirjutada hormonaalseid rasestumisvastaseid vahendeid
Suure follikulaarse tsüstiga (üle 8 cm), selle suuruse kiire suurenemisega, samuti haiguse püsiva vormiga, on soovitatav kirurgiline ravi. Folliikulite munasarjade tsüsti eemaldamine toimub tavaliselt laparoskoopilise tehnika abil, palju harvemini kasutatakse laparotoomia meetodit.
Reproduktiivses eas naistel on tüsistusteta follikulaarse tsüsti kirurgiline ravi tavaliselt koorimine (tsüstektoomia). Operatsiooni käigus eraldatakse munajuha mesenteria eesmine voldik, follikulaarne tsüst kooritakse omavahel ühendatud ruumist, millele järgneb selle seinte õmblus.

Follikulaarseid tsüste ravitakse tavaliselt laparoskoopiliselt
Muudel juhtudel, kui tüsistused on kinnitatud, saab eemaldada osa munasarjast (munasarja resektsioon), kogu munasarja (oophorektoomia) või munasarja eemaldamise munajuhaga (adnexektoomia).
Pärast munasarjade folliikulite tsüsti kirurgilist ravi on ette nähtud taastusravi, mis seisneb vitamiinide komplekside (E-vitamiin, foolhape, askorbiinhape jne) ja nootroopsete ravimite kasutamises mitu kuud pärast operatsiooni.
Kuna follikulaarse munasarja tsüsti tekkimisel pole psühhoemootilisel teguril väikest tähtsust, võib ravi ajal olla vajalik patsiendi psühheemootilise seisundi stabiliseerimine.
Raseduse korral taandub munasarjade follikulaarne tsüst tavaliselt 15-20 rasedusnädalaks. Sellisel juhul näidatakse munasarja follikulaarse tsüsti seisundi jälgimist ultraheli abil. Kui tsüsti suurus ületab 6 cm ja tsüst ei kipu kahanema, võib tüsistuste vältimiseks kaaluda operatsiooni.
Võimalikud tüsistused ja tagajärjed
Folliikulaarse munasarja tsüsti suuruse korral, samuti raseduse ajal, on tõsiste komplikatsioonide tõenäosus: munasarja tsüsti jala torsioon, tsüstkapsli purunemine, munasarjakoe nekroos, munasarjade apopleksia koos järgneva kõhuõõnesisese verejooksuga.
Munasarja tsüsti jala torsioon avaldub kõhu paremal või vasakul küljel intensiivse valuna, mis ei taandu, südame löögisageduse suurenemine, suurenev nõrkus, pearinglus, vererõhu langus, naha kahvatus, iiveldus ja oksendamine. Samal ajal kehatemperatuur ei tõuse ega tõuse veidi.
Ligikaudu 10-15% juhtudest rebeneb tsüst. Sellisel juhul on kõhu piirkonnas tugev intensiivne valu, naha kahvatus või tsüanoos, pearinglus, nõrkus, vererõhu langus, tahhükardia, iiveldus ja oksendamine, šokiseisund.
Rebenenud tsüst või selle pedikuli torsioon on viide kohesele operatsioonile.
Muud follikulaarse munasarja tsüsti tüsistused võivad olla menstruaaltsükli häired (algomenorröa, düsmenorröa, menorraagia, menometrorraagia), raseduse katkestamine, viljatus.
Prognoos
Follikulaarne munasarjade tsüst taandub enamikul juhtudel iseenesest, kuid isegi suurte tsüstidega korralikult valitud ravi korral on prognoos soodne.
Ärahoidmine
Follikulaarsete munasarjade tsüstide esinemise vältimiseks on soovitatav:
- neoplasmide arengut soodustavate haiguste õigeaegne diagnoosimine ja ravi;
- günekoloogi regulaarsed ennetavad uuringud;
- liigse füüsilise ja psühho-emotsionaalse stressi vältimine;
- piisav kehaline aktiivsus;
- Tasakaalustatud toitumine.
Artikliga seotud YouTube'i video:

Anna Aksenova meditsiiniajakirjanik Autori kohta
Haridus: 2004-2007 "Kiievi esimese meditsiinikolledži" eriala "Laboridiagnostika".
Teave on üldistatud ja esitatud ainult teavitamise eesmärgil. Esimeste haigusnähtude korral pöörduge arsti poole. Eneseravimine on tervisele ohtlik!