- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2024-01-15 19:56.
- Viimati modifitseeritud 2025-11-02 20:14.
Munasarja tsüst
Artikli sisu:
- Munasarja tsüst: mis see on
- Patoloogia põhjused
- Patoloogia sordid
- Munasarja tsüst: sümptomid naistel
- Diagnostilised meetodid
- Tagajärjed ja võimalikud tüsistused
-
Munasarja tsüst: ravi
- Eeldatav taktika: kas ravitakse või mitte
- Narkootikumide ravi
- Operatiivne sekkumine
- Video
Ebaregulaarsed perioodid, valu alakõhus - need sümptomid võivad olla munasarja tsüst. Samal ajal võib see olla asümptomaatiline, põhjustamata ebamugavusi. Sellisel juhul tuvastatakse patoloogia juhuslikult günekoloogi külastamisel ja muude näidustuste ultraheliuuringu läbiviimisel. Munasarja tsüst viitab naiste suguelundite hormonaalsetele haigustele. Enamasti on reproduktiivses eas naised haiged, harvemini pärast menopausi. Patoloogia võib mööduda tagajärgedeta, kuid moodustumise suur suurus, suur liikuvus või neoplasmi olemasolu kestus on sageli seotud tõsiste komplikatsioonide tekkega.
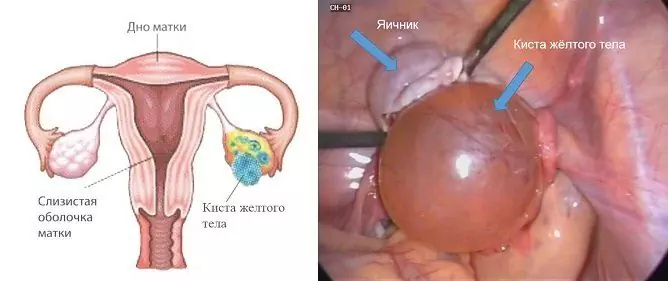
Kuidas munasarja tsüst välja näeb, on näha fotol.

Fotol olev munasarjade tsüst näeb välja nagu ümar neoplasm
Munasarja tsüst: mis see on
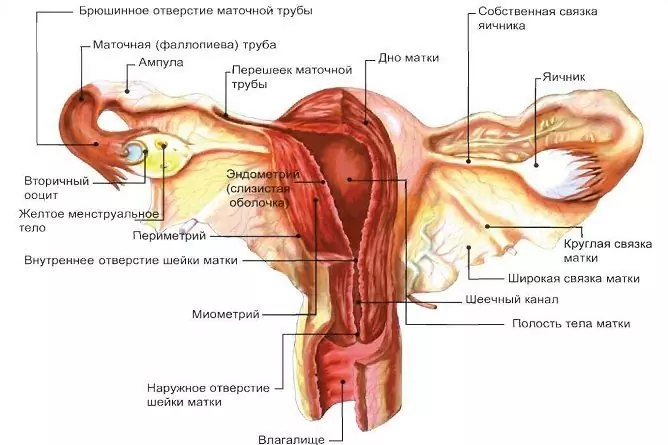
Tsüst on healoomuline kasvaja-sarnane moodustis, mis on vedela sisuga õõnsus. Neoplasm tekib munasarja struktuuris ja võib selle suurust mitu korda suurendada.
Munasarjatsüstidel on järgmised omadused:
- Suurus võib ulatuda mõnest mm kuni 5-8 cm (mitte rohkem).
- Sagedamini moodustuvad need ühel küljel - paremal või vasakul munasarjas. Kahepoolne protsess, kui mõlemad munasarjad on mõjutatud, on vähem levinud.
- Neil on õhuke kapsel.
- Enamik neoplasme kaob spontaanselt kahe kuu jooksul.
Need ei kuulu tõeliste kasvajate hulka, kuna nende suurus suureneb vedeliku kogunemise tõttu. Tõelised kasvajad kasvavad rakkude jagunemise tõttu, nende kasv on piiramatu.
Patoloogia põhjused
Munasarja tsüstini viimiseks pole ühtegi põhjust. Haiguse arengu mehhanismis mängivad hormonaalsed häired peamist rolli.
Tsüstiliste kahjustuste riski suurendavad tegurid on järgmised:
- Endokriinsüsteemi haigused. Need on peamiselt hüpofüüsi ja hüpotalamuse, östrogeenide ja progesterooni gonadotroopsete hormoonide tootmise rikkumised. Kuid haiguse algust mõjutavad ka suhkurtõbi, kilpnäärmehaigus, hüperprolaktineemia.
- Rasvumine ja metaboolne sündroom.
- Hormonaalsete ravimite režiimi mittejärgimine.
- Vaagnaelundite krooniline põletik.
- Raseduse puudumine reproduktiivses eas.
- Abort.
Geneetiline eelsoodumus mängib rolli ka haiguse arengus. Suitsetamine, ebatervislik eluviis, ebasoodsad keskkonnatingimused mõjutavad vähem.
Patoloogia sordid
Tsüste on mitut tüüpi. Ravi õigeks valimiseks on vaja kindlaks määrata neoplasmi tüüp. On funktsionaalseid tsüste (follikulaarne, luteaalne), seroosne ja endometrioidne.
| Sordid | Selgitus |
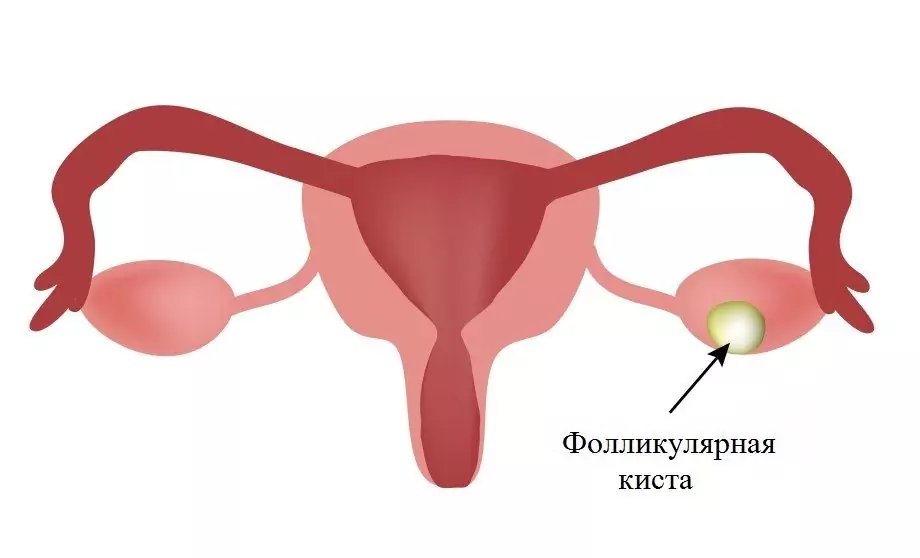
| Follikulaarne |
Follikulaarsed tsüstid on funktsionaalsed moodustised. Need moodustuvad munasarja folliikulist ja on ebaõnnestunud ovulatsiooni tulemus. Need eksisteerivad sageli lühikest aega ja kaovad spontaanselt. Ravi pole enamikul juhtudel vajalik. |
| Luteal |
Samuti kuuluvad nad nagu follikulaarsed funktsionaalsetesse koosseisudesse. Moodustub munasarja kollaskehast. Enamasti taanduvad sellised koosseisud iseenesest, ilma et oleks vaja kirurgilist ravi. |
| Seroosne (lihtne) | Moodustub koest, mis katab munasarjade väliskülge. |
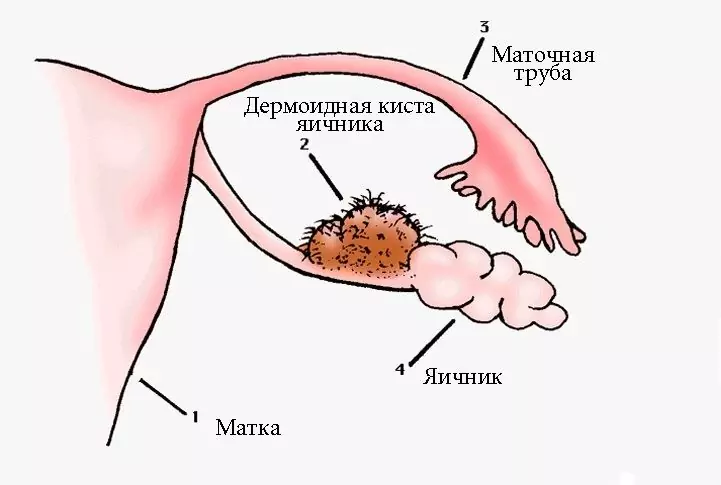
| Endometrioid (endometrioomid) |
Endometrioomid tekivad endometrioosi korral. Endometrioos on seisund, kus endomeetriumi rakud kasvavad väljaspool seda kihti (näiteks munasarjades). Igakuine verejooks endometrioosi fookusest viib munasarjas õõnsuse moodustumiseni, mis on täis verd. Veri aja jooksul pakseneb, tumeneb ja muutub nagu vedel šokolaad. Sellega seoses nimetatakse selliseid tsüste ka "šokolaadiks". |
Munasarja tsüst: sümptomid naistel
Paljudel juhtudel on see patoloogia asümptomaatiline ja avastatakse juhuslikult tavapäraste uuringute käigus. Harvem avaldub see haigus menstruaaltsükli, valu ja ebamugavustunne kõhus. Sageli ei ilmne haigus mitme kuu jooksul kuidagi ja esimesed sümptomid ilmnevad ägedalt koos komplikatsioonide arenguga.
Niisiis, munasarja tsüsti tunnused sõltuvad selle tüübist, suurusest ja komplikatsioonide olemasolust:
| Sümptom | Selgitus |
| Kõhuvalu |
Alakõhuvalu on haiguse kõige iseloomulikum sümptom. Tüsistusteta kulgeval valul on järgmised omadused: · Enamasti ühepoolne (vasakule või paremale); Lokaalne alakõhus; · Valutab või tõmbab; • mitte intensiivne, pigem nagu raskustunne; · Valu tugevus sõltub menstruaaltsüklist. Tüsistuste arenguga muutuvad valulikud aistingud intensiivseks, neid on raske taluda. Valu võib kiirata pärasoolde, välistesse suguelunditesse. Selline tugev valu on iseloomulik rebenenud tsüstile või jalgade torsioonile. |
| Menstruatsioonihäired |
Teine levinud haiguse sümptom. Võib avalduda järgmiselt: · Menstruatsioonivahemike suurenemine; · Tsükli lühendamine; • menstruatsiooni ebakorrapärasus; · Pikad viivitused; Valulikud perioodid; Düsfunktsionaalne emaka verejooks. |
| Düspareunia | Mõnel juhul võib tekkida düspareunia - valu ja ebamugavustunne vahekorra ajal. |
| Viljatus | Funktsionaalsed tsüstid (moodustunud folliikulitest või kollaskehast) pärsivad teiste folliikulite kasvu. Vastavalt sellele, kui munasarjas püsib funktsionaalne tsüst, ei toimu järgnevate folliikulite normaalset kasvu, mis tähendab, et ovulatsiooni ei toimu (see tähendab, et viljastumine on võimatu). |
Diagnostilised meetodid
Patoloogiat on üsna raske kahtlustada ainult kliiniliste ilmingute põhjal, kuna sümptomid pole spetsiifilised, see tähendab, et need võivad esineda erinevate haiguste korral.
Õige diagnoosi saamiseks peate pöörduma günekoloogi poole. Arst vaatab tüdruku üle ja määrab vajaduse korral täiendava uuringu - vaagnaelundite ultraheliuuringu (ultraheli).
| Diagnostiline meetod | Näidud juhtimiseks | Kirjeldus |
| Günekoloogiline uuring | Kõigil juhtudel | Günekoloogilise uuringu abil on võimalik kindlaks teha mahuline moodustumine emaka lisandite piirkonnas. Kasvaja moodustumise tüüpi on võimatu kindlaks teha, selleks on ette nähtud ultraheliuuring. |
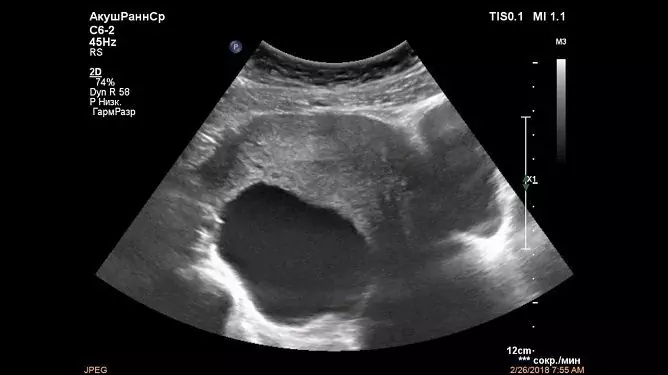
| Vaagnaelundite ultraheli | Kõigil juhtudel |
Ultraheli saab teha läbi kõhu eesmise seina, samuti transvaginaalselt. Ultraheli on peamine ja sageli ainus uurimismeetod. Ultraheli abil saate määrata: · Hariduse suurus - tavaliselt mitte üle 8 cm; Lokaliseerimine - vasak või parem munasari; · Sisu - õõnsust täitev saladus võib olla homogeenne ja heterogeenne; · Seina paksus; · Kaamerate arv - üks või mitu. Ultraheli abil saab kahtlustada tsüsti tüüpi, kuid ei saa lõplikult kindlaks teha, kas moodustis on hea- või pahaloomuline. |
| Kasvaja markerite test CA-125 | Kui kahtlustate pahaloomulist kasvajat |
Munasarjavähi välistamiseks tehakse kasvaja markeritest. Näidustused uuringuks: · Ultrahelil määratakse parietaalsed tihedad struktuurid; Astsiit (vedeliku kogunemine kõhuõõnde); · Pahaloomulise moodustumise üldised tunnused - järsk kaalulangus, isutus, tugev nõrkus. Sellel meetodil on ebapiisav spetsiifilisus - CA-125 markeri sisaldust veres võib suurendada nii põletikuliste haiguste korral kui ka raseduse ajal. |
| Laparoskoopia, millele järgneb tsüsti histoloogiline uurimine | Kui kahtlustate pahaloomulist kasvajat | Kui kahtlustate munasarjavähki, võib arst määrata diagnostilise laparoskoopia. Protseduuri ajal eemaldatakse moodustis ja saadetakse histoloogiliseks uuringuks. Histoloogilise uuringu käigus määratakse lõplikult kindlaks tsüstilise moodustumise tüüp. |
Tagajärjed ja võimalikud tüsistused
Haiguse tagajärjed sõltuvad suuresti hariduse tüübist ja komplikatsioonide olemasolust. Funktsionaalsed tsüstid (follikulaarsed, luteaalsed) kaovad enamikul juhtudel iseenesest ilma tagajärgedeta.
Suurte hariduse suuruste ja ka selle pikaajalise olemasoluga võivad tekkida tüsistused - tsüsti purunemine, jalgade torsioon, verejooks.
| Tüsistus | Selgitus |
| Lõhe |
Tsüsti purunemine on üks tõsisemaid komplikatsioone. Lõhet soodustab hariduse kiire kasv, märkimisväärne kehaline aktiivsus. Purunemisel rikutakse tsüstilise moodustise seina terviklikkust ja selle sisu siseneb kõhuõõnde. Tüsistus areneb äkki ja sellega kaasnevad järgmised sümptomid: · Terav valu alakõhus; Pearinglus, üldine nõrkus; · Iiveldus, oksendamine. Sellisel juhul on vajalik erakorraline operatsioon. |
| Jalgade keerutamine |
Tsüsti südamiku torsioon on samuti tõsine komplikatsioon. Tüsistus ilmneb teatud tingimustel: · Hariduse suur liikuvus; · Kõhuõõnesisese rõhu järsk muutus (kehaline aktiivsus, seksuaalvahekord); · Neoplasmi väike suurus; · Asümmeetriline kuju. Tüsistuse tekkimisega ilmneb alakõhus terav valu. Valu ei ole seotud menstruaaltsükliga, sagedamini provotseerib seda füüsiline koormus või seksuaalne aktiivsus. |
| Verejooks | Kollaskeha tsüsti sagedane komplikatsioon on verejooks selle õõnsusse. Muud tüüpi tsüstilise moodustumise korral areneb see tüsistus harva. |
Kui neid õigel ajal ei kõrvaldata, on tagajärjed ebasoodsad. Võib areneda peritoniit (äge kõhukelme põletik), mis on sageli surmav.
Tähelepanu! Foto šokeerivast sisust.
Klõpsake vaatamiseks linki.
Munasarja tsüst: ravi
Ravitaktika sõltub mitmest tegurist - hariduse olemusest ja suurusest, naise vanusest. Haiguste ravi reproduktiivses eas naistel algab tavaliselt oodatava ravi või ravimteraapiaga.
Eeldatav taktika: kas ravitakse või mitte
Väikesed koosseisud lahenevad sageli iseenesest, meditsiiniline sekkumine pole vajalik. Sellisel juhul näidatakse oodatavat taktikat - vaatlus 3 menstruaaltsükli jooksul (sealhulgas ultraheli kontroll). Kui näidatakse ootamise ja vaatamise taktikat:
- funktsionaalsed tsüstid (follikulaarne, luteaalne);
- hariduse suurus kuni 6 cm;
- asümptomaatiline kulg.
Enamasti lahustuvad sellised koosseisud mitmes tsüklis. Kui seda ei juhtu, näidatakse operatsiooni.
Narkootikumide ravi
Oodatava taktika alternatiivina kasutatakse uimastiravi, mis seisneb kombineeritud suukaudsete rasestumisvastaste vahendite võtmises. Narkootikumide ravi on suunatud hariduse kasvu ennetamisele, selle suuruse vähendamisele, samuti uute tsüstide tekke vältimisele.
Suukaudsed rasestumisvastased vahendid pärsivad gonadotroopsete hormoonide stimuleerivat toimet naiste suguelunditele, peamiselt munasarjadele.
Suukaudsete kontratseptiivide võtmine hoiab ära ovulatsiooni menstruaaltsükli ajal, seetõttu ei esine munasarjades ovulatsiooniga seotud muutusi.
Operatiivne sekkumine
Peamine patoloogia ravimeetod on operatsioon.
Näidustused plaaniliseks operatsiooniks:
- moodustumine ei taandunud vaatluse või uimastiravi 3 menstruaaltsükli jooksul;
- naise vanus on üle 55;
- hariduse suurus on üle 8 cm (igas vanuses);
- pahaloomulise moodustise tunnused.
Kiireloomuline operatsioon on ette nähtud tüsistuste tekkeks - rebenemine, jala torsioon, peritoniit.
Massi eemaldamiseks on operatsiooni kaks peamist tüüpi - laparoskoopia ja laparotoomia.
- Laparoskoopiline kirurgia on vähem traumaatiline. Kõhu eesmisele seinale tehakse punktsioone, mille kaudu sisestatakse spetsiaalsed instrumendid. Kudede traumasid ja operatsioonijärgseid jälgi on oluliselt vähem kui laparotoomia korral. Sellega seoses on taastumisperiood kiirem, lihtsam ja vähem valus.
- Laparotoomiaoperatsioon on traumaatilisem. Munasarjale juurdepääsu saamiseks tehakse sisselõige piki kõhu eesseina. Laparotoomia peamine näidustus on komplikatsioonide areng (rebenemine, jala torsioon, peritoniit), kuna nendel juhtudel on vajalik ulatuslik juurdepääs. Pärast laparotoomiat taastumine võtab kauem aega.
Reproduktiivses eas seisneb operatsiooni ulatus neoplasmi ekstsisioon tervetes kudedes. Menopausijärgsel perioodil eemaldatakse lisandid täielikult.
Video
Pakume artikli teemal video vaatamiseks.

Anna Kozlova meditsiiniajakirjanik Autori kohta
Haridus: Rostovi Riiklik Meditsiiniülikool, eriala "Üldmeditsiin".
Teave on üldistatud ja esitatud ainult teavitamise eesmärgil. Esimeste haigusnähtude korral pöörduge arsti poole. Eneseravimine on tervisele ohtlik!